22歳で子宮頸がん検診を受けたら、HSILだった🐰
今回はこのマシュマロに対する返事だ。個別の話はわからない、マシュマロの意図もわからないが、自由に語ってくれとのことだったので、自由に語る🐰

子宮頸がん検診を受ける目的ななにか?
HPV感染を見つけることでもなければ・異形成(HPVが子宮頸部に感染してできる病変・いわゆるイボ)を見つけることでもない・前がん病変(放っておくと一定の確率でがんになる病変)を見つけることでもない🐰
子宮頸がんの罹患率を減らすこと
子宮頸がんによる死亡率を減らすこと
それだけだ。
子宮頸がん検診を受けてなぜ子宮頸がんが減るのか?
HPVに感染していない(HPV検査で陰性となる)ひとを見つけるからでもなければ・異形成のない人を見つけるからでもなければ・前がん病変のない人を見つけるからでもない🐰
前がん病変に罹患している人を見つけること
そしてその人たちを治療すること
それだけだ。
子宮頸がん検診で、前がん病変を発見し(認知され・罹患率が上がり)、治療をすることによって(そのような人たちが増えることによって)初めて子宮頸がんは予防される。
子宮頸がんが減ることと、前がん病変の罹患者がでること・増えることはセットだ🐰
20代前半で子宮頸がん検診を受けると言うことは
検診を受けるということは、前がん病変を見つけて・治療することが前提になる。
そして、それをすることに利益があるから検診は推奨されている。
22歳で子宮頸がん検診を受けたら、HSILだった🐰
その後前がん病変の発見に繋がって治療することになったのであれば
『子宮頸がん検診を受けている目的に合致し、その目的を達成された”検診を行う・検診を受診する目的から見た場合”最良の結果』であった。
と言うことができるね。
ヒトがハイリスクHPVに感染するのは20代だ・前がん病変に罹患するのも20代だ
初交年齢・20代の通算パートナー数・実際の子宮頸がん検診による前がん病変の罹患率・がんの発症率などを用いたモデル研究によると
女性が将来子宮頸がんの罹患につながるハイリスクHPVに…25歳までに半分のくらいの人が・30歳までに75%くらいの人が…感染している、と評価されている。
ハイリスクHPVに感染して、前がん病変(中等度異形成以上)が発症するまでの期間の”中央値”は2〜3年、だろう。
つまり、平均的な性的活動性を持った女性(10代後半から20代にかけて性的接触を持つ)の場合、20代で前がん病変に罹患するのは極々普通のこと、になる。つまり、
20代の性的経験のある女性が検診を受ければ、前がん病変が見つかるのは極々普通…むしろ、前がん病変に罹患するのであれば20代が主(あと伸ばして30代も)と言うことになる。
一方、浸潤子宮頸がんが主に発症するのはずっと後
20代後半から発症し始めるとはいえ、30代以降が主だし、現在の日本のピークでも40歳頃だ。検診がない時代はもっと遅かった。
子宮頸がんはHPVに感染してから発症するまでに、15年以上かかるのが大部分で、前がん病変が発症してからがんに進展するのも、数年から10数年単位の話だ。
20代の検診は何を目的としているのか
山ほどいるHPV感染者・HPV検査陽性者、さらには山ほどいる前がん病変の罹患者に対して
極々稀な20代前半の浸潤子宮頸がんの例外的な罹患者の早期発見
稀な20代後半の浸潤子宮頸がんの罹患者の早期発見
20代後半であれば30代の子宮頸がん罹患者を減らすこと
を目指していることになる(30代以降の子宮頸がんに対しては30代に検診を受けることがより重要だ。検診のやり溜めはできない)まとめると…
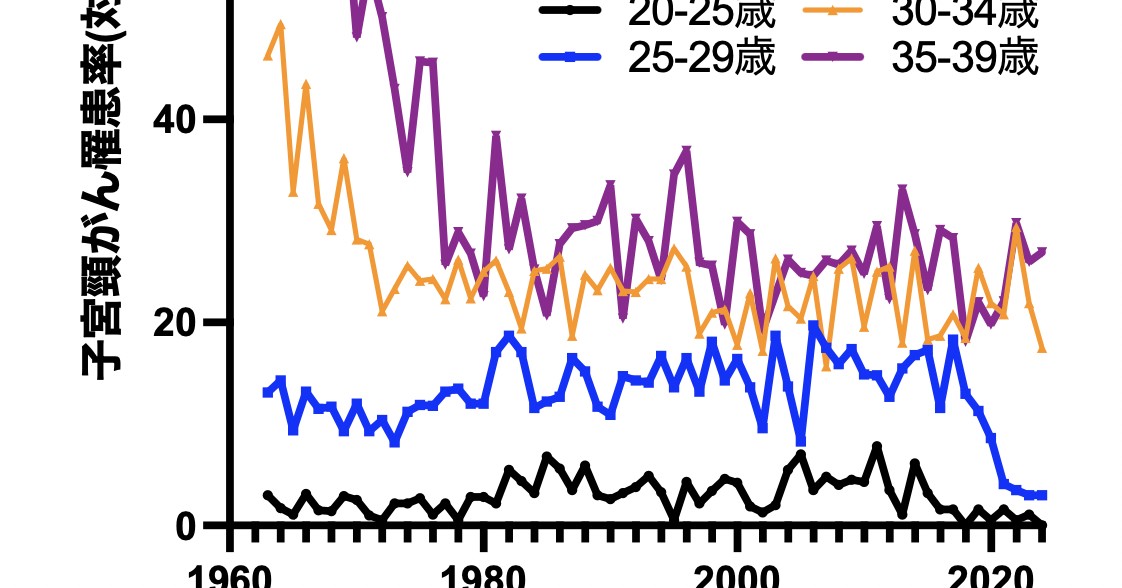
20代の子宮頸がん発症罹患率は低い。特に20代前半はほぼ例外的と言っていい。
一方、子宮頸がん検診の非正常率はとても高い。
さらには、前がん病変の罹患率もとても高い。
ここから必然的なことになるのだが
検診による負担(前がん病変の罹患自体も含む)に対して、検診による利益が最小限ということになる
20代の異形成・前がん病変の大部分はがんにならない、自然治癒する
『20代の前がん病変の罹患者に対して20代30代のがん罹患者が圧倒的に少ない』ことを考えれば直感的にわかるだろう。検診を受けずに、発見もされる放置されている前がん病変の罹患者の大部分ががんとして発症していないのは明らかだ。
イギリスの検診統計から(イギリスにおいて)言えることは、
20代前半の子宮頸がん罹患者を一人予防するのに33人の前がん病変を治療する必要があり、20代前半の子宮頸がん罹患による死亡者をひとり減らすのに330人の前がん病変を治療する必要がある
ということだった。
🐰『この数字をもって、イングランドは20代前半の子宮頸がん検診を廃止した』
🐰『一方、25歳以降の子宮頸がん検診は利益があるとして継続中だ』
最初に戻ろう、20代の子宮頸がん検診とその帰結とは
・子宮頸がん検診は子宮頸がん罹患率を減らすことが目的だ
・子宮頸がんを減らすには、前がん病変を見つけて治療する必要がある
・検診をして前がん病変が見つかることは普通であり、むしろ検診の目的に合致している
しかし🐰…
・検診には負担があり、特に若い世代で大きい
・検診による利益は若い人では小さい
でも🐰…
・検診を受けて前がん病変を見つけたのであれば、治療するしかない。なぜならそれが検診を受けた目的であるから。しないのであれば、そもそも受ける必要はなかった(イングランドの判断)
・検診で見つかった前がん病変のうち、がんに進むもの進まないものを区別することはできない
・20代の異形成・前がん病変の多くが、自然治癒する・がんへと進行することはない(大きく心配する必要はない)
それでも🐰…
・検診で見つけてしまったのであれば、きちんとフォローする
・必要であれば治療するのが重要だ
検診を受けた時点でそれを選択したということだ🐰
22歳で子宮頸がん検診を受けたら、HSILだった
それほど心配する必要はないだろう。がんのリスクが特別高いともいえない。でも…という話になる
ここでワクチンの話をしてみる?
もし、HPVの感染前に(集団で見た場合初交前に接種したかどうか)HPVワクチンを接種していたとしたらどうらどうか。
イングランドの検診統計から数値から見てみると、12/13歳でHPVワクチンの接種対象だった集団において
・20代の検診受診者のうち、細胞診でHSIL・ASC-Hと診断される人が大きく減っており
・最終的に20代で高度異形成と診断される人自体も9割減少している
このように検診受診者の負担も大きく減少することがわかっている。
その結果『🐰20代の子宮頸がん検診をする意味あるのかどうか?検診で前がん病変を見つけても治療する必要がないのではないか?30歳からでいいんじゃない?』という議論が出てくることになった。
すでに登録済みの方は こちら