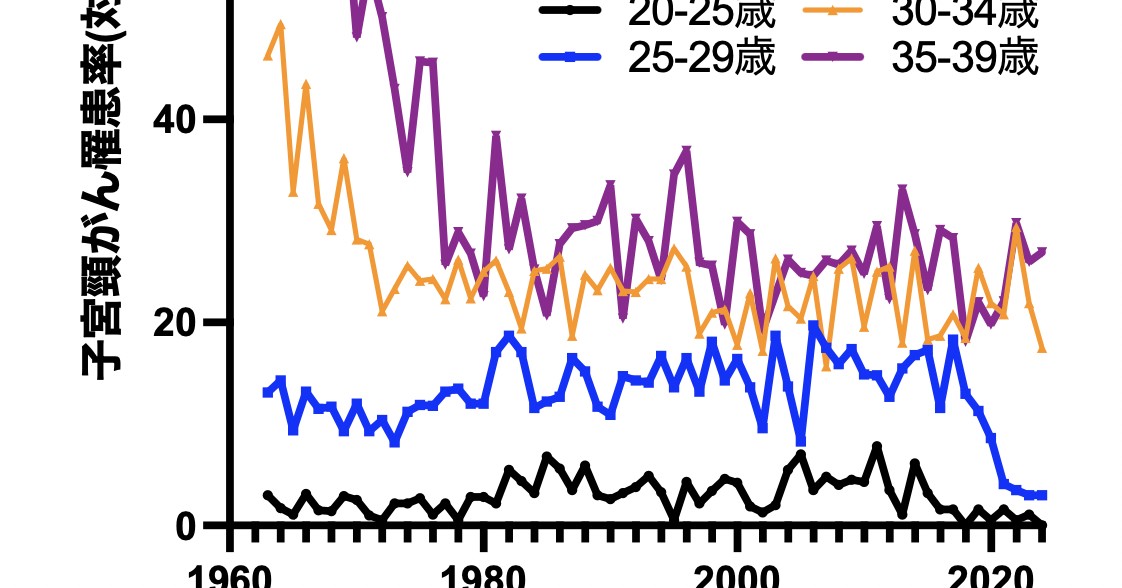
HPVは性感染症ではない
何を言っているんだ🐰さん?
HPVは性感染症として広く知られているし、実際、厚生労働省も性感染症定点医療機関において『尖圭コンジローマ』の発生動向をモニターしている。分類としては疑いようがないだろう?

まず『性感染』と『性感染症』は同じではない
・性感染とは、文字通り『主に性行為を介して感染が成立する』いう現象を指す。
・一方で性感染症とは、その感染様式に基づいて疾患を分類した言葉だ。『性行為を介して疾患が発症した』という属性だ
この二つはしばしば区別されずに使われる。前者は「どううつるか」を示し後者は「どのような病気か」を示している
(有り体に言えば、尖圭コンジローマが性感染症として扱われる一方で、同じHPV関連病変である”罹患者も多く負担も大きい”異形成が同様に性感染症に位置づけられていないのは分類として整合的とは言いがたい🐰この点だけを見ても「性感染症」という枠組みが疾患の本質を適切に捉えていると考えられない)
分類は中立ではない・解釈を導く🐰
それは単に分類にとどまらず、対象がどのような属性を持つものとして理解されるのか、そしてどのような対策が有効と考えられるのか、その両方を規定する🐰
性感染症と分類されたとき、そこには暗黙の前提が入り込む。
その感染症は特定の性行動の結果であり、その行動を変えることで回避できるはずだ
その感染症は特定の性行動の結果であり、その行動に関する対策をすることで回避できるはずだ
その感染症は特定の性行動の結果であり、その特性に応じた治療をすることが必要だ
例えば…🐰
キャリアと性交渉しないと感染・発症しない
性交渉前に検査でキャリアでないことを確認すると感染・発症がが回避できる
新しく性的パートナーを持った場合、しばらく検査をすると感染していないことが確認できたり、早期発見・治療ができる。
パートナーが別の相手と性交渉をすれば、再び同じリスクが成立する
感染リスク・予防・診断・治療のすべてが「性行動」と直接結びついているわけ🐰
いわゆる性感染症とされる『クラミジア』『淋菌』『梅毒』は、このモデルにきれいに当てはまる。発症リスクは性行動と直接結びつき、予防法や治療もまた性行動と強く連動している。
その典型が『パートナーを含めた治療が必要である』という点な🐰いわゆるピンポン感染を防ぐためには、感染の単位が個人ではなく『性行動における関係性』として扱われる必要がある。
HPVはこのモデルにことごとく当てはまらない🐰
まず、感染そのものが特別ではない。HPVは極めてありふれたウイルスであり、多くの人が人生のどこかで感染している。
にもかかわらず、その多くは臨床的に問題を起こさないまま経過し、病変へと進むのはごく一部だ🐰さらに感染のタイミングと病変の発生は一致しないことの方が多い。短くても数週間から数ヶ月ずれる、異形成に関しては数年から10数年ずれることも普通だ。
そして重要なのは、HPVには感染そのものを直接的に「治す」治療が存在しない点ね🐰
いったん感染が成立するとそれを標的として排除することはできない。多くは宿主の免疫システムとの相互作用の中で制御された状態にとどまるが、それは必ずしも消失を意味しない。一部では感染が持続し時間を経て再び活動性を示すことがある。
ここで起きていることは『感染=発症』という性感染症モデルとは根本的に異なる。問題は感染の有無ではなく、その一部がなぜ持続し、症状がでる病態へと進展するのかにある。
このような振る舞いは『感染の瞬間』に着目する性感染症の枠組みとは整合しない。したがって、性行動の制御や感染の回避といった対策ではこの問題の本質には届かない。
キャリアと性交渉しないと感染・発症しないか?
HPVでも一見正しい。しかし問題は「確実にキャリアでない」と言える相手を客観的に同定することがほぼ不可能である点ね🐰。実質的に“キャリアでないことが保証された相手”は存在しないし、実際多くの相手がキャリアだ(男女問わず)
性交渉前に検査でキャリアでないことを確認すると感染・発症がが回避できるか?
HPV検査を行なってもキャリアでないことが確認できない。検査陰性の感染者が山ほどいるからだ。HPV検査は感染していないことを調べる検査ではない。また、陽性だった場合お互いどうするのか?HPVは持続感染し感染を排除する治療法はない。検査を繰り返せばそのうち陰性になることが多いだろうが感染がなくなったことを意味せず、感染性がなくなったかわからない。
新しく性的パートナーを持った場合、しばらくし検査をすると感染していないことが確認できたり、早期発見・治療ができるか?
HPVでは意味が異なる。パートナーの変更に伴い陽性率が上がることは知られているが、検査の目的は感染の有無を確認することではなく、病変(前がん病変)の有無を評価することにある。したがって、パートナーごとに検査を繰り返すこと自体に直接的な意味はない。
パートナーが別の相手と性交渉をすれば、再び同じリスクが成立するか?
部分的には正しいが、単純ではない🐰
HPVは既感染・持続感染・再活性化が関与するため、新たな曝露がどの程度リスクを上乗せするかは一様ではない。「同じリスクが再び成立する」という単純なモデルには当てはまらない。
浮気はあかん、非難されるべき🐰 それはそう。
ただし、それは道徳の問題であって、HPV感染症の振る舞いとは別の話。
パートナーを含めた治療が必要であるか?ピンポン感染するか?
まとめ🐰
『性感染症』という分類ではHPVは説明できない🐰
それは感染経路を示す言葉にすぎず、疾患の本質(ほとんど全員が感染する機会があって)『持続感染と発症』を捉えるには不十分だ。
そしてこのズレは、単なる言葉の問題にとどまらず、解釈を誤らせ、偏見を生み、対策の焦点をずらしてしまう(SNS上を見たら山ほどそのような例は見えるだろう)
性感染症と捉えられたとき感染は『特定の行動の結果』として理解されそこに道徳的な意味づけが入り込む。結果として、感染そのものに過剰な意味が与えられ、不必要な羞恥や偏見が生じる
・検診を受けること自体に抵抗を感じるケース🐰「性感染症」という言葉のイメージが先行し、自分には関係ない、あるいは知られたくないという心理が働くからだ。その結果、本来早期に発見できたはずの病変が見逃される。イギリスで検査忌避の理由の一つに『自分がDrtyな女性だと見られたくない』というのがある。
🐰さんはイギリスで『彼女が初めての子宮頸がん検診で陽性になった、どういうことだ?』と彼女を横に置いた男性から問い合わされたことがる。
・感染の有無に過剰に焦点が当たり『陰性であること』を確認しようとする行動もみられる。しHPVにおいては、検査陰性は感染していないことを保証しないし、仮に陽性であっても感染そのものを排除する治療は存在しない。このような検査の使い方は、本来の目的『病変の検出』から逸れている。
・HPVはしばしば「性に奔放な人がかかる病気」といった誤解と結びつけられる(男女問わず)。しかし実際には、感染そのものは極めてありふれており『特定の人の問題ではない』。この誤解は不必要な羞恥や偏見を生み、適切な受診や理解を妨げる。
・感染が確認された場合にも『誰からうつったのか』という問いに意識が向きがちである。しかしHPVでは、感染と発症の間に長い時間差が存在し、その問い自体に大きな意味はない場合が多い。問題は感染の事実ではなく、その一部が持続し、病変へと進展するかどうかにある。
妊婦となって初めて子宮頸がん検診を受けたり、尖圭コンジローマになった場合『感染→発症』と性感染症の枠組みで解釈し『誰からうつったのか』が問題となったら、不必要な修羅場しか想像できない。
HPVは『どううつるか』でははなく『みんなうつって・なぜ一部だけ発症するのか』だ🐰
HPVを性感染症として捉える見方は、その本質を捉え損なうだけでなく誤解や偏見を生み、結果として予防・検診・理解のすべてを歪める。
だからこそ、この感染症は正しく理解される必要がある🐰
ワクチンがHPVを性感染症にした(限定的に🐰)
ここでHPVワクチンの話が出てくる🐰
HPVワクチンによって感染予防が可能になって初めてHPVに『性感染症である』という側面が現れた。ただし、これは極めて限定的な話。
HPVは感染自体がありふれており、一度成立した感染に対してワクチンは有効ではない。そのためワクチンの効果を最大化できるのは「感染機会が生じる前」すなわち初めての性交渉・性的デビューの前に接種する場合に限られる。
この一点においてのみ「特定の性行動(=初回の感染機会)」を起点とした予防という意味で、HPVを性感染症として捉えることができる。
しかし、それは本当にこの一点に限られる🐰
本稿で論じてきたように、感染の普遍性、持続感染の問題、発症までの時間軸、感染そのものに対する治療の不在といった点において、HPVは性感染症のモデルには当てはまらない。
したがって既に感染している可能性の高い成人にとっては、HPVは基本的に性感染症として振る舞わないままである。
例外があるとすれば、新たなパートナーを持つことで新規感染の機会が生じる場合に限り、ワクチンによる一定の利益が考えられる、という程度の話ね🐰
ある程度挑発的な論考として読んでもらえるとよい
すでに登録済みの方は こちら