積極的勧奨が再開された本当の理由は?
まず『なぜ積極的な勧奨が差し控えられたのか?』
HPVワクチンに新たな重大リスクが確認されたからでもなければ、単にメディアのワクチン副反応報道のためでもないね🐰
2013年当時の状況はこう…
副反応の可能性を示唆するシグナルは存在した
一方で、ワクチン接種後症状として因果関係を示す科学的証拠はなかった
特に致命的だったのは、接種歴と症状の関連の強さを評価できる疫学データが存在していなかったこと。
そのため、
「ワクチンの安全性について問題がある」
「ワクチンの安全性について問題がない」
このいずれに関しても、当時根拠をもって説明を行うことができなかった🐰
一方で、
定期接種化(より大きな説明責任の発生)
患者団体の活動
メディア報道
国会での議論
によって、行政には安全性について説明する責任が生じていた。
つまり2013年の状況は、
説明する責任だけが先に生じ、説明するための科学的根拠が存在していない
という状態だったわけ🐰
その結果、
「ワクチンとの因果関係を否定できない持続的な疼痛の発生頻度等がより明らかになり、国民に適切な情報提供ができるまでの間、定期接種を積極的に勧奨すべきではない」
とされ、積極的勧奨は差し控えられた。
この点については、前回こちらにまとめてある。
積極的勧奨が再開された理由・ロジックは簡単🐰
これを頭に入れると、積極的勧奨が再開された理由はどのようなものになるべきかわかるだろう。
差し控え・中断はワクチンの危険性が証明されたことではなく『行政が安全性について十分に説明できない状態に置かれたこと』だった。
であれば、再開の理由も同じ構造になるはずだ。
もちろん、安全性に関する知見の蓄積は重要であるが、単に「安全性が確認されたから」だけではない。誰かが陳情したからでも、政治的な空気が変わったからでもない、それでは、13年時点の勧奨差し控えの理由を解決したことにならない🐰
本質は単純で『2013年に説明できなかったことを、2021年には説明できるようになった』こと。
具体的には…
接種後症状とワクチンとの関連を評価する疫学データが蓄積した
HPVワクチンの有効性について、実社会データが蓄積した
接種後症状に対する診療・相談・補償の枠組みが整理された
対象者・保護者への情報提供の枠組みが整備された
その結果『積極的勧奨を差し控え続ける理由がなくなり、国として再び接種を勧める説明が可能』になった。
積極的勧奨が再開された本当の理由はこれね🐰
一個ずつ見ていくよ
① 接種後症状とワクチンとの関連を評価する疫学データが蓄積した
まず、積極的勧奨が差し控えられる原因の根本は、ワクチン接種後に重篤な体調不良を訴える例、つまり「ワクチンがもつかもしれないリスクに関するシグナル」に対して、それがワクチン接種によって起こったと言えるのかどうか、根拠をもって説明できなかったことだった🐰
であれば、積極的勧奨が再開される場合に問われるのは、これらのワクチン接種後の体調不良とワクチン接種との因果関係について、どこまで根拠をもって説明できるようになったのか、という点になった。
この話をする上で、前提がある。これが合意できない場合話は噛み合わない。
ワクチン接種後に重篤な体調不良を訴える人がいること自体は、ただちに「ワクチンのリスク」を意味するわけではない
個別の例について、因果関係がある、あるいはない、ということを決定的な意味で証明できることはない
そのため評価は基本的に統計・疫学的なものになる
つまり、個別の例についてどれだけ議論しても、それだけでは科学的には因果関係を判断できない。もちろん疫学的にはN=1としてカウントされるが、個別例そのものから「ワクチンが原因である」「ワクチンとは関係ない」と結論することはできない。
したがって、見るべき問いは単純である。
これらの症状は、HPVワクチン接種者で、非接種者よりも増えているのか。
では、どのようなデータが蓄積されたのか?
ここからは、審議会で挙げられたエビデンスを一つずつ見ていくよ🐰
前提として、HPVワクチン接種後症状の評価は、一つの論文や一つの研究で決着がつくものではない。それぞれの研究には限界がある。だから、一つ一つのデータ・論文に対して「この研究だけでは因果関係は証明できない」「この研究だけでは否定もできない」と言っても、意味はない。重要なのは、その研究によって何がどこまで言えるようになったのかになる🐰
① 接種後に報告された多様な症状は、ワクチン接種者だけに起こる特異的な症状ではなかった
2013年の積極的勧奨の差し控え以降、審議会では、HPVワクチン接種後に報告された多様な症状について、「機能性身体症状」という枠組みで整理された。
・そのような身体症状が、HPVワクチン接種歴のない人にも一定数存在することが、日本を対象とした疫学調査で示された(祖父江班による全国疫学調査)🐰

もちろん、この調査だけでワクチン接種と症状の因果関係が「ある」「ない」と結論できるわけではない(サマリーをみよ)。また、接種者と非接種者のどちらに多いかを結論するものでもない(サマリーをみよ)。
しかし、少なくとも、接種後に報告された症状がワクチン接種者だけに出る特異的な症状ではないことは示された。もし接種者にしか起きない症状であれば、ワクチンが原因だと考えることは比較的容易だったのだが🐰
つまり、この調査が示したのは、
接種後に報告された多様な症状を評価するには、接種者と非接種者を比較する疫学的評価が必要である
という、ごく基本的だが重要な点の再確認だ🐰
HPVワクチン接種者で、接種後に報告されたような症状や疾患が、非接種者より増えているのか?
審議会では、この点について国内外の研究が確認されている。ほとんど審議会の資料からコピペした🐰
米国におけるHPVワクチンと体位性頻脈症候群(POTS)の調査では、HPVワクチン接種後のPOTSは約650万回接種に1件と稀であり、HPVワクチンとPOTSを関連付ける安全性シグナルは検出されなかった。
米国におけるHPVワクチン市販後安全性評価(2009-2015)では、新たな、あるいは予期せぬ安全性上の懸念や、4価HPVワクチンと臨床的に重要な有害事象の報告パターンは認められなかった。4価HPVワクチンの安全性プロファイルは、それまでに得られていた臨床試験および市販後の安全性データと一貫していた。
オランダにおける2価HPVワクチンと長期疲労の検討(2007-2014)では、ワクチン導入前後の比較において、CFSや長期間持続する疲労の罹患率に統計学的な有意差は認められなかった。
フランスにおけるHPVワクチンと自己免疫性疾患のリスクの検討(2008-2014)では、HPVワクチン接種と自己免疫性疾患のリスク増加との関連は見られなかった。
フィンランドにおける38の自己免疫性疾患および症候群と2価HPVワクチンとの関連性の検討では、HPVワクチン接種後の女児において、対象疾患の罹患リスクに明らかな増加は認められなかった。
日本における若年女性のHPVワクチン接種後症状の検討、いわゆる名古屋市調査では、非接種群と比較して、24症状のいずれの発症率も接種群で有意な上昇は認められなかった。(一方で、月経量の異常、月経不順、ひどい頭痛、慢性的で持続する月経量の異常による病院受診については、年齢調整オッズ比の上昇が見られた、と明記)
韓国における若年女性のHPVワクチンと重篤な副反応の関連性の検討では、HPVワクチン接種と重篤な副反応との関連性を示唆するエビデンスは示されなかった。
HPVワクチンと自己免疫性疾患の関連性を検討したシステマティックレビューとメタアナリシスでは、HPVワクチン接種と自己免疫性疾患との関連性を示唆するエビデンスは認められなかった。
さらに、HPVワクチン接種と自己免疫性疾患発症との関連性を検討した研究でも、HPVワクチンと自己免疫性疾患発症との関連は認められなかった。
もちろん、これらの研究は一つ一つ見れば限界があり、完璧ではない(完璧な研究・調査などあり得ない🐰)対象集団も、ワクチンの種類も、アウトカムの定義も、観察期間も、研究デザインも違うが、見るべき点は単純で…
『HPVワクチン接種者で、問題とされた症状や疾患が一貫して増えているのか』に対し『国内外のデータを積み重ねても確認された範囲では、そのような一貫した増加は確認されなかった』になる。
🐰:では、接種後に訴えられた症状は何だったのか?
ここで、先ほどの話と組み合わされる。
・接種後に報告された多様な症状は、ワクチン接種者だけに起こる特異的な症状ではなかった。ワクチン接種歴のない人にも、同様の症状を有する人は一定数存在していた。
・接種者と非接種者を比べても、それらの症状が接種者で一貫して増えているとはいえなかった。
であれば、集団レベルでは、接種後に訴えられた症状の多くは、ワクチン接種によって生じたというより、ワクチン接種とは独立に起きる症状が、接種後に観察されたものと解釈される。
いわゆる「紛れ込み」ね🐰
これは、「症状を訴えた人がいなかった」という意味ではないし、「個々の研究が完璧だった」という意味でもない。「すべての個別例についてワクチンとの関係が絶対に否定された」という意味でもないわ🐰
しかし、2013年には、この説明ができなかった。2021年には、このように一定の根拠を持って説明ができるようになった。
ここが決定的に違うわけ🐰
注:名古屋市調査について🐰
名古屋市調査、いわゆる名古屋スタディは、国内でよく引用される。
非接種群と比較して、24症状のいずれの発症率も接種群で有意な上昇は認められなかった一方で、月経量の異常、月経不順、ひどい頭痛、慢性的で持続する月経量の異常による病院受診では、年齢調整オッズ比の上昇も見られている。
この研究で『HPVワクチンの安全性が証明された』と言うのは正確ではないし『HPVワクチンの安全性に関してクリティカルなエビデンスを示した』というのも正しくない。
名古屋市調査はアンケート調査であり、祖父江班調査のように症状の訴えを医学的・臨床的に確認する枠組みを持っているわけではない。
国内の行政・社会的文脈では参照された研究だが、国際的な安全性評価の中核を担うようなエビデンスではないよ🐰
ワクチン接種とこのような症状との因果関係に関する評価は、名古屋市調査ではなく、主としてそれ以外の国内外の疫学研究、市販後安全性評価、システマティックレビューなどに基づいて行われた・行われている、と理解しよう🐰
② HPVワクチンの有効性について、実社会データが蓄積した
ここは詳しく書かん。他のレターも合わせて読んで🐰
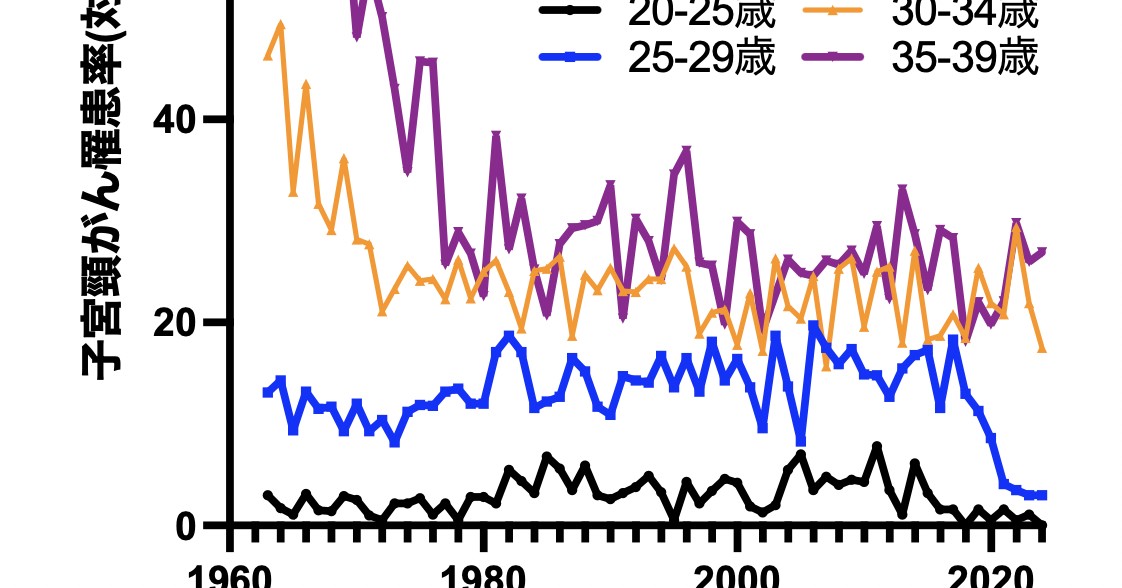
ざっくり言えば、HPVワクチンが導入されて10年以上が経過し、HPV感染、前がん病変、尖圭コンジローマ、そして子宮頸がんを予防できるワクチンである、と言えるようになった。
2013年時点では、主な説明は『HPV感染や前がん病変を防ぐワクチンである。だから、将来的に子宮頸がんも減るだろう』というものだった(十分妥当だ。だから承認された)
しかし2021年には『実社会において、子宮頸がんを減らすワクチンである』と説明できる段階に進んだ🐰🎺
つまり、有効性については、2013年よりも説明の根拠が明確に強くなっていた。
(止め続ける理由は弱くなり)勧める理由は強くなった。これが、2021年時点(勧奨再開を決定する段階)の状況になる🐰
③ 接種後症状に対する診療・相談・補償の枠組みが整理された(ここも重要🐰)
積極的勧奨の再開は、接種後に症状を訴える人を無視する、という話ではない。
『安全性評価として、接種後に問題とされた多様な症状について、ワクチン接種との関連を支持する一貫した疫学的根拠は確認されなかった』ことは『ワクチン接種後に症状に苦しむ人がいないこと・症状に苦しむ人への対応は不要』という意味にはならない。
『科学的な因果関係の評価』と『行政・社会制度としての診療、相談、救済、補償』は別だということだ。
科学的には『集団レベルでワクチン接種で健康障害が起こっていると言える根拠はない』と同時に、『個別の健康障害について、行政上「ワクチン接種との関係を否定できない」として救済・補償の対象にすること』はありうる。そしてこれは矛盾ではないわ🐰
前者は科学的評価であり、後者は体調不良を訴える人を救済するための社会制度である(🐰さんも基本支持する)
この二つを混同すると、
補償されたのだから、ワクチンとの因果関係が科学的に認められた
という誤解が生じる(🐰よくそのような主張をみるが、まあ仕方がない)
2021年までに整理されたのは、接種後症状とワクチン接種との因果関係を科学的に評価する問題と、症状に苦しむ人への診療・相談・救済を行う問題は、分けて扱うべきだということである。
この整理も、積極的勧奨再開に必要な条件だった。


④ 対象者・保護者への情報提供資材が再整備された
これは主に、対象者・保護者向けリーフレットや医療従事者向け資料の再整備の話である。
2013年の差し控え理由には『国民に適切な情報提供ができるまでの間』という文言が含まれていたのだから、再開には、情報提供のあり方を改めて整理することが必要だろう?
審議会では、リーフレットによる情報提供(最新の改訂は2026年2月・仕事は継続中🐰)情報提供の評価、自治体・国民への調査、リスクコミュニケーション有識者へのヒアリング、リーフレット改訂、対象者への個別送付の方針などが検討された。
その中で、対象者・保護者に対して、少なくとも次のことを説明できる形に整理された。
HPVワクチンが公費で接種できるワクチンの一つであること
HPVワクチンには、HPV感染、前がん病変、子宮頸がんを予防する効果が期待できること
接種後に起こりうる副反応や、接種後に報告された症状についての情報
接種後に体調不良が生じた場合の相談先・受診先
健康被害救済制度があること
総合して、接種するかどうかを検討・判断するために必要な情報
つまり、①〜③で整理された有効性、安全性、接種後症状への考え方、相談・支援体制を踏まえて、対象者・保護者が接種について検討・判断するための情報提供資材と、その届け方が再整備された。
2013年には「適切な情報提供ができるまで」差し控えるとされ、2021年には『その情報提供の中身と届け方が再整備された』
これを見れば、積極的勧奨が再開となったのは、ワクチン行政の視点から見た場合、理にかなっており至極当然に見える🐰
最後に:科学的判断とは何か
科学は、絶対的な真理を扱うものではない🐰
科学が扱うのは『現時点のエビデンスが支持する範囲で、反証可能性が担保された主張』
であり『〜という言説が、どの程度正しいと言えるか根拠をもって記述できること』になる。
だからといって「結局、何もわからない」という話ではない(そのような批判は意味がない)
科学的な議論とは『どの範囲で・どの程度の確からしさで・何が言えるのか』を積み重ねる作業ね🐰
ここで述べてきた話も、基本的には同じこと。
HPVワクチンの安全性について、現時点のエビデンスに基づき、合理的な疑いの範囲では安全といえる、と判断された。同時に、不確実性が完全に消えたわけではないからこそ、接種後症状への診療・相談体制、健康被害救済制度、情報提供の継続、安全性評価の継続といった対応も整理された。
そのうえで『HPV関連疾患の負担に対して、期待できる有効性・利益が、想定される不利益の上限を大きく上回ると判断』された。
もちろん、ここで議論された内容に対する批判や不満はあるだろう、ないわけがない(だから科学は常に継続している)。
根拠、程度、反証可能性が担保された批判であれば、それは科学的議論として妥当である。
そのような批判であれば大歓迎だ🐰
しかし、ここまで見てきた範囲では、積極的勧奨の再開は、科学的議論とそれに基づく行政上の判断として妥当なものだったと考える。積極的勧奨の再開は行政上の判断だ。
というか、そう考えられる状態になったからこそ、積極的勧奨は再開されたのね🐰
『安全性が確認されたから』だけで決まったわけでも、誰かが陳情したから決まったわけでも、空気で決まったわけでもない。
補足①
本稿では、議員連盟の動きや世論(署名活動)など、政治的・社会的要因に関しては取り上げなかった。
それらが全く無関係だったという意味ではない。社会的文脈として意味があっただろう。
しかし、それらを主題にしてしまうと、話が変わってしまう🐰
もしそれらが主題だったとすれば、2013年の差し控えも、ワクチンのリスクを訴え、ワクチン中止を求める議員の動き、被害者団体の訴え、報道、世論、政治的・社会的要因によって決定され、2021年の差し控え終了も、同じように、HPVワクチン推進議員連盟の動き、世論(署名活動)、接種率低下による公衆衛生上の損失をめぐる批判によって決定された、という話になってしまう。
それでは、科学的評価も、審議会での議論も、行政判断としての根拠も消えてしまうし、実際そうではなかったし、そうであるべきではない🐰
いくら政治的・社会的背景が存在したとしても、確認可能な科学的根拠と行政上のロジックに基づかなければ、サイエンスベースド・ポリシーとは言えない。
ここで扱ったのは、積極的勧奨の再開という行政判断が、どのような科学的議論・根拠と行政上のロジックに基づいて正当化されたのか、という点になる。
補足②:再開されれば終わりではない
制度だけあっても、接種してもらえなければ、公衆衛生上の効果にはつながらない。
🐰『家に帰るまでが遠足です』
積極的勧奨が再開されると自然に(差し控え以前と同じ程度に)接種率が回復するわけでもなく『科学的議論・根拠と行政上のロジック』とは別の問題としてとても重要🐰
HPVワクチンについては、差し控えとなった経緯から長い差し控え期間を経て、国民の間に強い不安や恐怖が形成された。接種後症状をめぐる報道・医療現場での不十分な説明・体調不良を訴えた人への対応の難しさ・被害を訴える人たちの起こした訴訟・行政や医療機関への不信感などが積み重なった。
『制度として積極的勧奨が再開される前提として』も『積極的勧奨が再開されて』も、対象者や保護者が接種を選べる状態になるには、さらに別の努力が必要だ。
もちろん『科学的根拠は核』になる。が、公衆衛生として予防接種を意味のある形で実装するにはそれだけでは足らん🐰
その先にある公衆衛生上の効果、つまり実際に接種してもらい、HPV感染・前がん病変・子宮頸がんを減らすところまで進めるには、社会の側の環境整備が必要になる。
🐰『家に帰るまでが遠足です』
正しい情報が、対象者と保護者に届くこと
不安や疑問に答えられる医療体制があること
行政窓口や医療機関が、同じ理解に基づいて説明できること
接種後に体調不良が起きた場合の相談先が明確であること
誤情報や過度に恐怖をあおる情報に対して、公的に修正・説明できること
メディアが接種後の体調不良の訴えをどう扱うか
地域ごとに、自治体、医療機関、学校、専門家、政治家、市民が連携できること
つまり、積極的勧奨の再開はゴールではない。実装の点ではスタート地点だ
WWHOがワクチン忌避を公衆衛生上の重要課題と位置付けた時『有効で安全なワクチンを作ることには投資してきたが(それ以上に重要な)実際に安心して接種してもらうこと(実装)には十分投資してこなかった』と指摘したのは正しい🐰
『エビデンスだけでは人は動かない』
特に、一度強い恐怖や不信が形成されたHPVワクチンでは、その恐怖を払拭し、安心して接種を検討できる環境を作る必要がある。
そういう意味では、積極的勧奨再開後の課題は、科学だけではなく、医療、行政、地域、情報発信を含めた総力戦である
🐰それが十分になされているかは…別の話な
たとえば、宮崎市のように、学校への出前講座・個別通知・臨時接種・夜間接種・男子への無料接種まで組み合わせている自治体を見ると、制度を作るだけでは足りないことがよくわかる。宮崎市は2025年の市長会見で、高校1年生の接種率が約63%・キャッチアップ対象者が約68%に達したこと、2030年度までに中学3年生の初回接種率90%を目指すことを示している。
先行するものとしては、富山県の取り組みも見られる。積極的勧奨が差し控えられていた時期にも、地域の医療者、自治体、議員、関係者が接種体制や情報提供を整えようとした。実際”積極的勧奨の再開前に”富山県全体では接種率が1%未満から6.69%、富山市では12.21%まで上昇した。
東京都内で進む男子HPVワクチン接種への公費助成も、制度として接種機会を広げる取り組みといえる。東京都はHPVワクチンの情報サイトを設け、区市町村の窓口を通じた接種案内や相談窓口の情報を示している。
一方で、都道府県別の接種状況には大きな差がある。都道府県別の単年度接種率の推計をみると、接種率は単に国が制度を再開すれば均一に回復するものではないことがわかる。
『制度があるだけでは人は動かない』
地域で情報が届き、不安に答えられ、接種できる医療機関があり、自治体・医師会・学校・専門家・政治家・市民が同じ方向を向いて動くことで、ようやく公衆衛生としての予防接種は機能する。
逆に言えば、山形のように高い接種率を達成する地域もあれば、沖縄のように低接種率にとどまる地域もある。HPVワクチンが「制度」だけでなく「地域実装」の課題であることを端的にわかるよね🐰
(最後はざっくり信頼につながるかどうかとすれば…🐰)
すでに登録済みの方は こちら