がん・検診レジストリをみるとHPVワクチンの効果は明白である🐰(イングランド)
グラント(研究費)応募の書類を作成するためまとめていたら、結構エグい数字になっていた(知ってたけど)🐰せっかくなのでシェアしよう。簡単にいく
データはNHSの検診レジストリから。ここから誰でも参照できる。
子宮頸がん検診における細胞診の結果をまとめたもの。
三つのカテゴリに分けた。
-
Low-grade Dyskariosis:実際に軽度異形成があることが疑われる結果。ASC-US・LSILに相当する。
-
High-grade Dyskariosis:実際に上皮内がんがあることが疑われる結果。ASC-H・HSILに相当する
-
SCC/ADC:扁平上皮がん・腺がんの存在が疑われる。
それぞれの細胞診の診断から、実際にどの様な診断が確定するか(コルポ+生検)もわかっていて、こちら(2019年のデータ)。

Low-grade Dyskariosisが薄い水色。コルポをすると半分以上(62.5%)がコルポ所見なし、25%がCIN1となる。High-grade Dyskariosis/SCC/ADC (青色)からは、コルポをすると半分以上が上皮内がん・上皮内腺がん・CIN3が診断される。4%弱から浸潤癌がみつかる。
早速、細胞診のそれぞれの結果を25〜29歳(青)・30〜34歳(オレンジ)・35〜39歳の5歳年齢階級ごとに2013年から2022年のデータまでをプロットした。イングランドの検診開始は24.5歳になる。
HPVワクチンの接種歴と関連させると。2008年に12/13歳学年を対象にワクチンの接種を開始し(接種率8割越え)、2009年以降18歳までキャッチアップ接種(接種率は50%前後)を行った。
2015年以降にキャッチアップ接種を受けた集団が順次検診受け始め25〜29歳年齢階級へと入っていく。13歳までに定期接種としてワクチンを受けた集団が25〜29歳年齢階級に突入していくのは2020年以降になる。なお2022年にはキャッチアップ接種集団が30〜34歳年齢階級に入り始めた。

まあ検診データをみてみてよ。圧倒的。
データを見たら一目瞭然なんだけど、念の為注釈しておくね。
①集団がワクチン接種者によって置き換わっていく2015年以降、細胞診で高度異形成・上皮内癌・浸潤癌疑いと診断される数は激減した。がんは10分の1程度になっている。2020年に発表された論文の主張と一致する。
②ワクチンを接種していない集団では細胞診の結果に大きな変動はない。
③キャッチアップ世代が30歳となる22年には30〜34歳の高度異形成・上皮内癌・浸潤癌疑いと診断される数も減少し始めている様に見える。楽しみな結果ね🐰
④ワクチンの標的としない型のHPVやローリスクHPVの感染によっても発症するLow-grade Dyskariosisはワクチン接種の有無と関係なく大きな変化はない。
簡単な結論:ワクチン接種によって20代の上皮内癌・浸潤癌は大きく減少した。実社会でワクチンの効果があるかないかの議論は終了した。
これを見たら、20代の検診の必要性が議論されるのも当然と言える。2価から4価ワクチンに変更したことの影響やより安全にするために9価ワクチンへの以降を待つのか細かい判断がどうなるかわからないけど『中学生でワクチンを接種したら30歳まで忘れていい』。これが現実になるのはそれほど遠くない。
20代の検診をしない・20代の上皮内がんの治療もなくなる・がん罹患者そのものも減ったら、ワクチンのコストなんて何でもない。費用対効果は抜群だ。しかもワクチンは一回接種に移行済み。さらに、ワクチンの購入は入札で日本よりはるかに安価。
これほどワクチン接種と連動するとはね。ワクチン導入前後で『子宮頸がん』の世界が一変したのがわかるだろうか。1歳の違いが(科学的な表現ではないが)あまりにも残酷だ。
これと同じことが、HPVワクチンの接種率の回復が一年遅れるごと・今接種せずに来年接種することごとに起こっているのが日本だよ🐰
ねぇ🐰どうします?
以下更新部分
以上は検診・細胞診における疑い診断であった。検診を受けて『異常があります、精密検査を受けてください』と言われるケースで『おそらく問題ないが念の為精密検査をしましょう』がLow-grade Dyskariosisで『治療が必要な病変がある可能性が高い』がHigh-grade Dyskariosis/SCC/ADCであった。
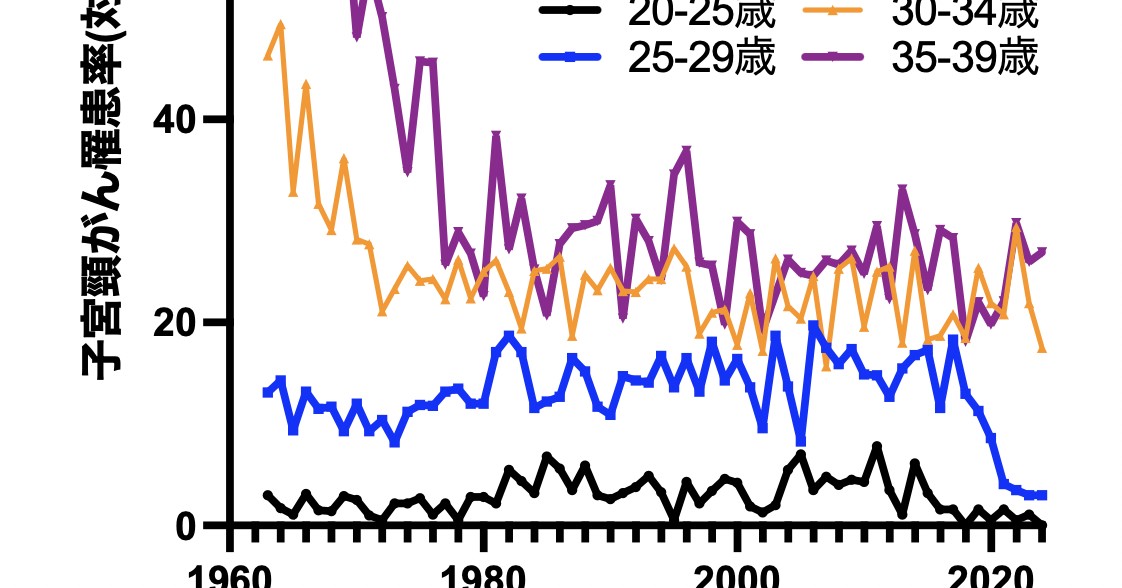
それでは、実際の浸潤子宮頸がん・子宮頸部上皮内がんの発症数(5歳年齢階級10万人あたり)をイングランドのがん登録データベースから見てみよう。
2008年に始まったHPVワクチン接種プログラム対象者は、キャッチアップ接種対象者が15年以降25-29歳年齢階級(青)に入った。13歳までの定期接種で8割が接種した集団は20年からこの統計に加わることになる。
で、見てよ。

上皮内癌・高度異形成。治療することによって子宮頸がんを予防することができる。

浸潤子宮頸がんの診断数。
一目瞭然なんだけど、念の為注釈するね🐰
①浸潤子宮頸がんの罹患率はワクチン接種集団で人口が置き換わるに従って2016年以降急速に減少している。
②高度異形成・上皮内がんの減少は2年先行している。(潜在的にワクチンが影響しうる)感染から、発症までの時間差が高度異形成の方が短いからその様になる。高度異形成の減少が先行している。
③ワクチン導入以前・ワクチンを接種していない集団(オレンジ・紫)において、上皮内がんも・子宮頸がんも減少していない。
④より高い効果が期待される定期接種世代によって人口が置き換えられていくのは今(20年)からになる。検診のデータ(前掲)をみると、さらに減少することは容易に予想できる。
『ワクチンを適切なタイミングで接種するかどうか』で子宮頸がんに関する風景が一変するのがわかるよね(大事なので2度言った)。
次の10年で30代の子宮頸がんのデータとして現れるわけよ🐰
すでに登録済みの方は こちら