『HPVと癌』
Julie Barzilay医師による、ヒト乳頭腫(パピローマ)ウイルス”HPV”の一部の型が『がん発症』と関係していること・HPVワクチンが安全で効果的であることについて紹介する動画がNEJMから発信されている。
患者さんや家族がワクチンについて話し合うときの工夫やポイントについても触れてあり、接種を受ける側・医療従事者にも為になる動画だ🐰

Dr. Julie Barzilay discusses the connection between certain strains of human papillomavirus (HPV) and cancer, as well as the evidence to support the safety and efficacy of the HPV vaccine in reducing the risk of cervical neoplasia. Strategies for
今回は動画の内容について解説を加える。基本的なメッセージは正確なので、理解を深めるための解説になる。
行ってみよー🐰
HPV感染症は最も多い性行為感染症
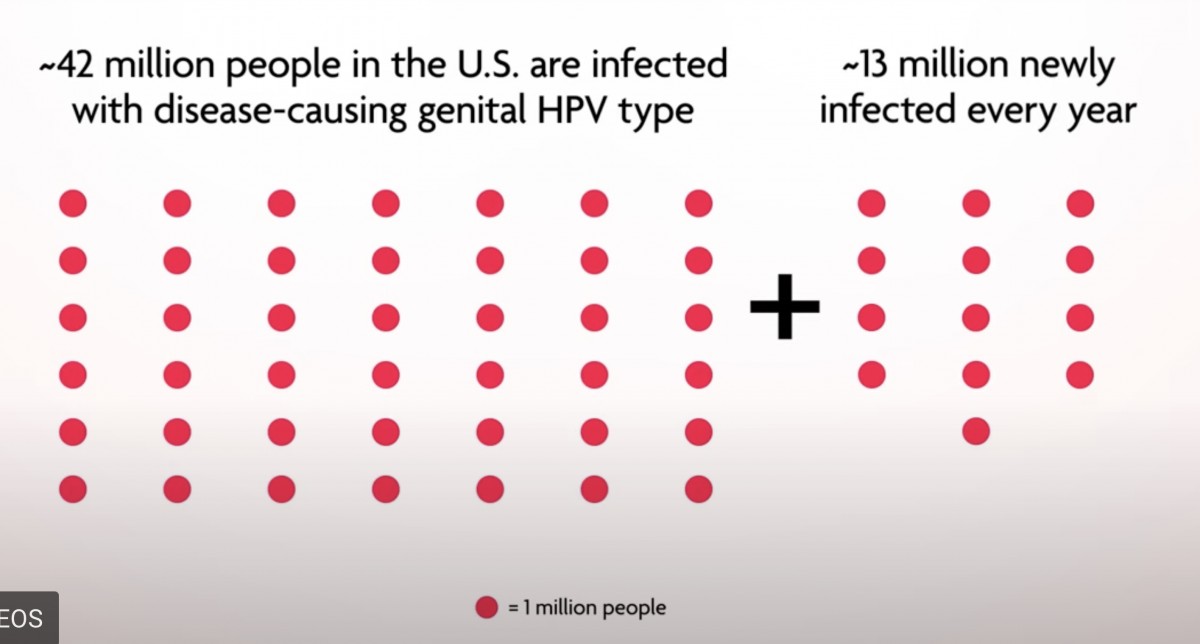
アメリカで(粘膜に感染し病気の原因となる)HPVに4200万人が感染していて、毎年新しく1300万人が感染している
性行為感染症の中で数としてはHPVは最大のものだ🐰
『性的経験のある男女の8割がHPVに感染すること』正しく『HPVは持続感染する(後述)』とすれば『3.4億人のうち1割程度しか感染していない』と解釈すると矛盾がでる。
ここでは『HPV検査で陽性』『異形成でフォローアップ中』『コンジローマに罹患した・治療中』『HPV関連癌に罹患』のような『臨床的にHPV感染症に罹患していること』が確認できるものに関する話をしている。臨床的にHPV陰性の無症状感染者は(感染源になるとしても)がん発症リスクも低く非感染者と区別をすることもできない。ここでは、ウイルス学的な意味での感染・未感染ではなく、臨床的な話をしている。
世界では年間70万人のHPV関連癌が発症していて、その9割が子宮頸がんだ
HPV多くの種類のがん発症リスクに関与している
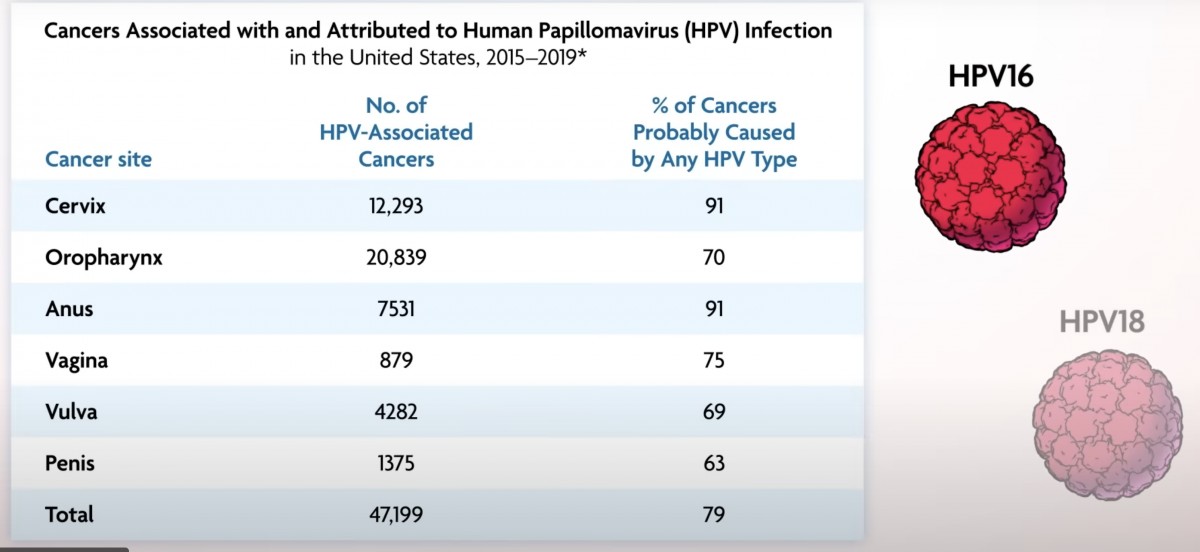
ここでは6つのがんに関して挙げられていて、HPVの寄与率が示されている。このほかには数が少なくなるが『皮膚がん・爪のがん』や『結膜がん』などにも関与している。
・検診で大部分の子宮頸がんが予防されている米国では、検診による予防法がなく・2000年以降罹患率が増加中の『HPV関連中咽頭がん』が子宮頸がん罹患率よりも高くなっている(つまり自然罹患率は子宮頸がんが圧倒的におおきい)。これは、ワクチン導入以前に検診と検診で発見される前がん病変のマネージメントを通して、過去数十年間にわたって子宮頸がんが減少傾向にあることを反映したものだ(日本は増加傾向)。
これらの背景に加え、中咽頭がんは80%が男性に発症しているため米国においては『HPV関連がんと言えば男性のがん』と言えるものとなった。
・同様に、検診でHPV関連子宮頸がんが大きく減少するため、HPV陰性子宮頸がんの『割合』が他国と比較すると高くなっている。また、HPV陰性のHPV関連子宮頸がんが存在することも忘れない。
自然に発症する子宮頸がんのそのほとんど全て95〜99%がHPV関連がんだ。
HPV関連癌としては、子宮頸がんの次には中咽頭がんが続く。子宮頸がんは検診システムの整備の進んでいない中低所得国で特に負担が大きくなっていて、先進国では相対的に中咽頭がんの比率が大きくなる。
(粘膜に感染し病気の原因となる)HPVには性的接触を通して『知らないうちに』感染している
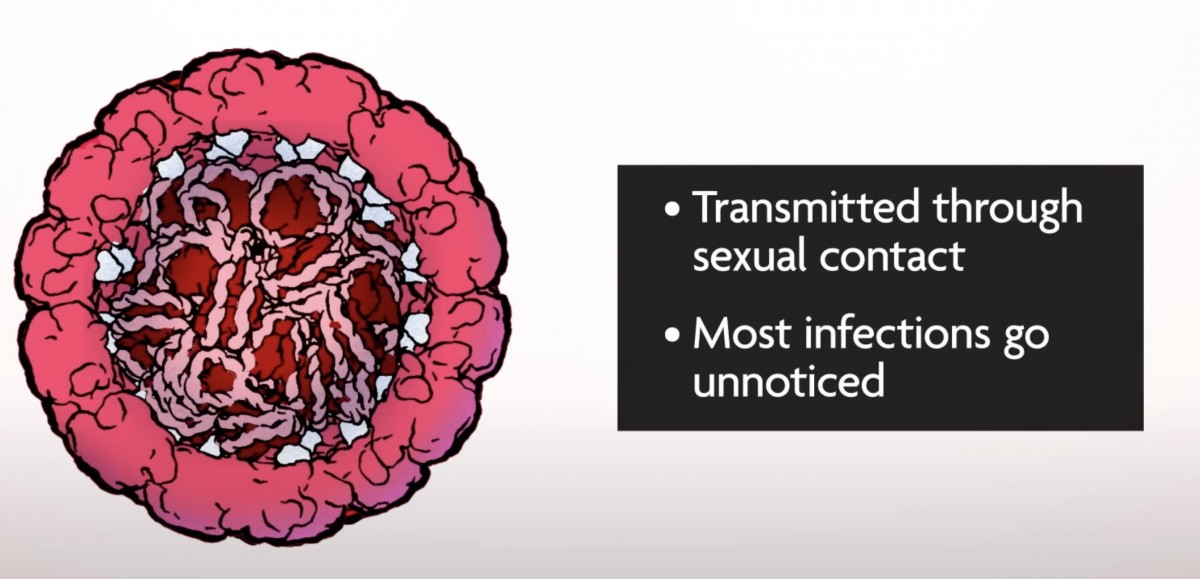
・性的接種以外の感染があるのは確実なのだが、感染の広がりに関与してたとしても、がん発症リスクとしては大きくないことがわかっている。また、どのように感染するのか・予防法もわからない。実際上は、一般的な衛生習慣以上のことは気にしなくても良い。
・感染を自覚することがほとんどない(症状がでない)ため、感染させる側・してしまう側も無自覚であることが多い。
HPV感染の90%以上が2年以内に『検出されなくなる』

『感染が排除(Clear)される』とは言われなくなった。HPV感染の自然史の理解の進歩を受けての大きな説明の変更だ。HPV検査で陰性になるとその感染は『子宮頸がんリスクの上昇に関与していない』と解釈される。が…

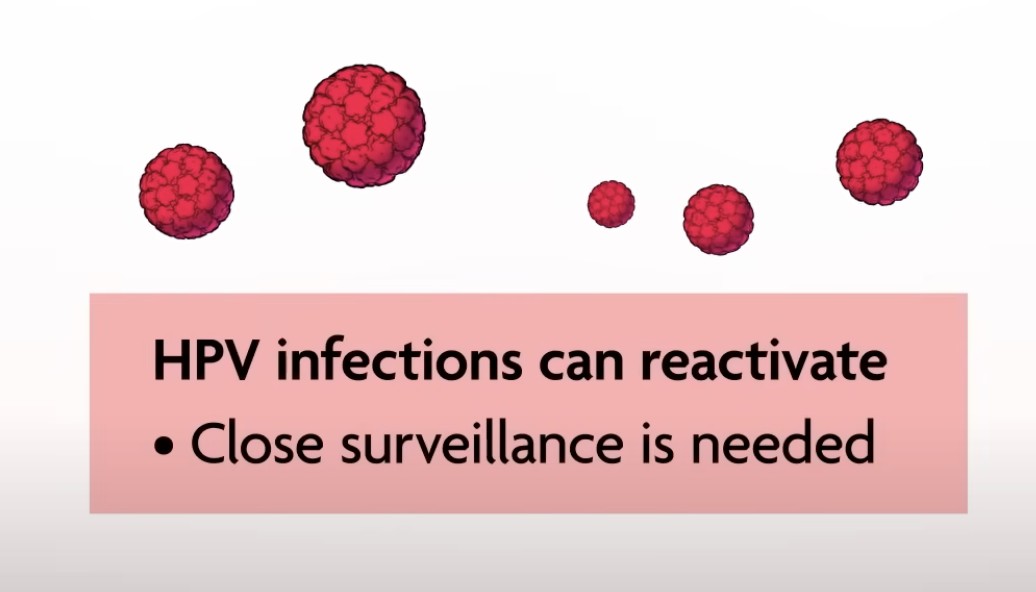
検出感度以下の(病原性のない)HPV感染は再活性化することがある。これが、子宮頸がん検診が陰性でも定期的に繰り返して行うことが重要な理由になる。
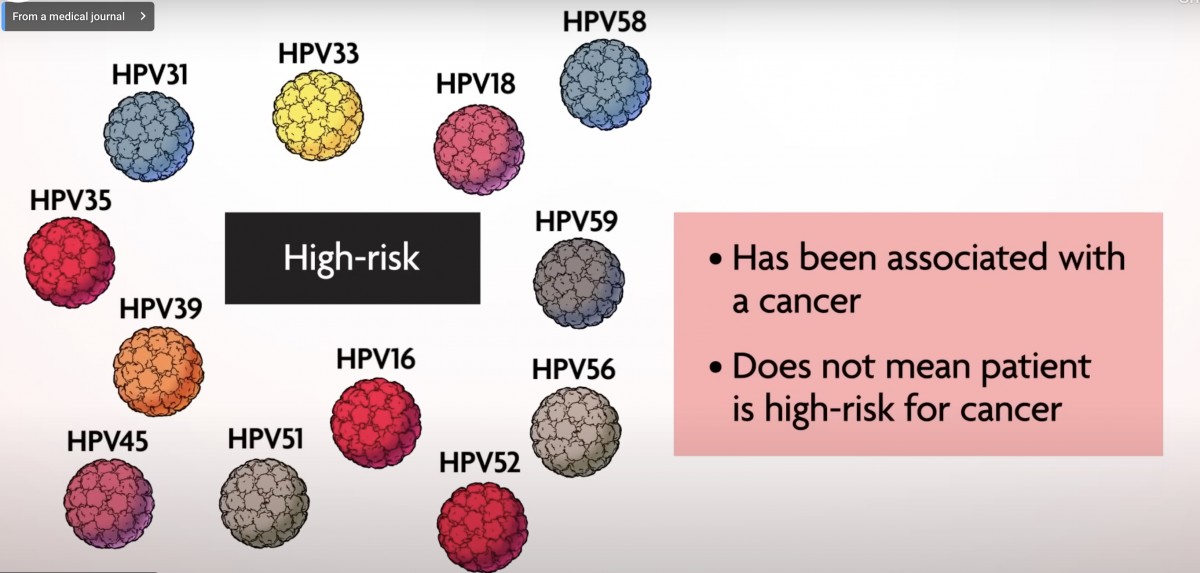
HPVは400種類(ここでは200種類とある)以上同定されているがそのうち発癌と関係があるのは12種類。
この12種類には増減があるが、感染した時の発癌リスクがどの程度増加するか・そのエビデンスの強度でどこに閾値を設定するかによってハイリスクHPVが決まる。
これ以外の(子宮頸部から検出される)HPVは発癌に関与することがあってもその程度(リスク)が低い・実質的なリスクとは解釈されないということ。一方、0リスクがないことも知っておくべきだろう(14価ワクチンが作ったとしても労力のわりに効率が悪いこともこの辺からわかる。ほとんどがんの原因とならないものも標的としているから)。
どのハイリスクHPVに感染しようと、感染しているだけではがんリスクが高いというわけではない。一部の活動的な持続感染をしているヒトが発癌リスクが高くなる。検診は感染者を見つけるのではなく『がんの原因となりうる活動的な持続感染をしているヒト』を見つけるのが目標だ。
HPV関連癌の内検診で予防ができるのは子宮頸がんだけ🐰
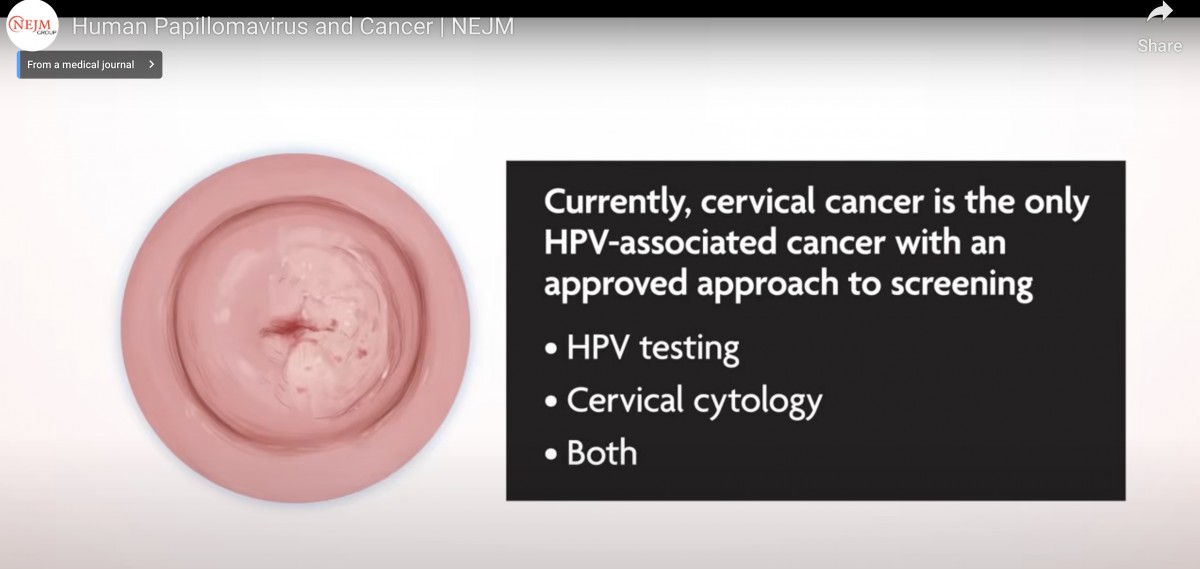
ここからも感染者を見つける・感染の有無を知ることが検診の目標ではないことがわかるだろう。実際にどのようにして癌自体を・癌による死亡率を減らすか、それが示されていないと意味がない。
HPV感染から子宮頸がん発症の自然史
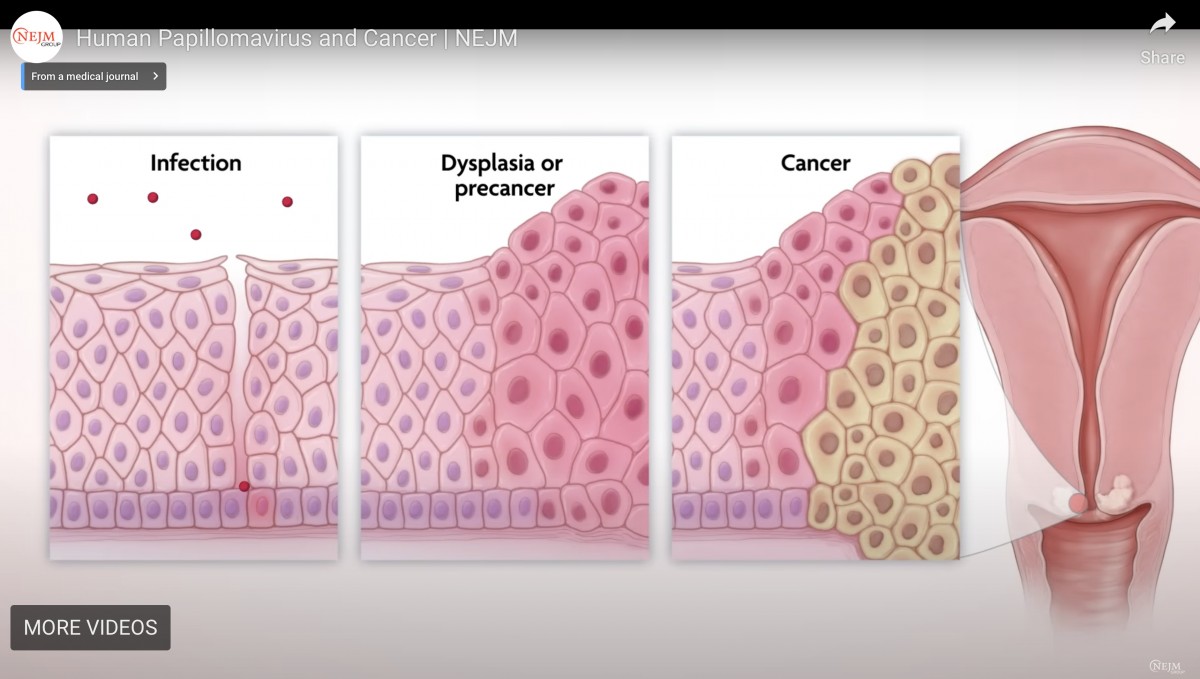
特にいうことはない
自然史に関して(特に感染標的細胞)に関しての説明をより正確にしたいというのが🐰さんの現在のプロジェクトの一つかな。一番左の図をより正確にしたい🐰
発癌リスクが高いのは①免疫抑制状態にあるひと②喫煙習慣があるひと③より高リスクのHPVに感染しているひと
①『免疫力』で自然治癒とは全く違う話でHIV感染者・自己免疫疾患で治療中・臓器移植など、免疫能が病的に抑制されれている状態。
②喫煙習慣があると、前がん病変の発症率・発癌率が2倍程度になる。
③HPV16型18型(45型)に感染している場合。
これらの場合は実際上、ハイリスクに感染した時にリスクが高い。実際上というのは臨床的に異なった対応をすることが考慮されるという意味。
①HIV感染者・自己免疫疾患罹患者はハイリスクHPVに感染した場合リスクが高い。HPVワクチンによる感染予防がより重要だ。
②禁煙を勧める。禁煙すると10年でリスクはベースラインにもどると考えられている。
③タイピングでHPV16型18型が検出された場合、より密な検査間隔にしたり、治療介入の閾値が変わることがある。
パートナーが多いヒトとか特に意味がないから言われない・付け加えるとすれば子宮頸がんにおいては『検診を受けないヒト』のリスクが高い→つまり検診を受けろ(実際上の対応の変化)
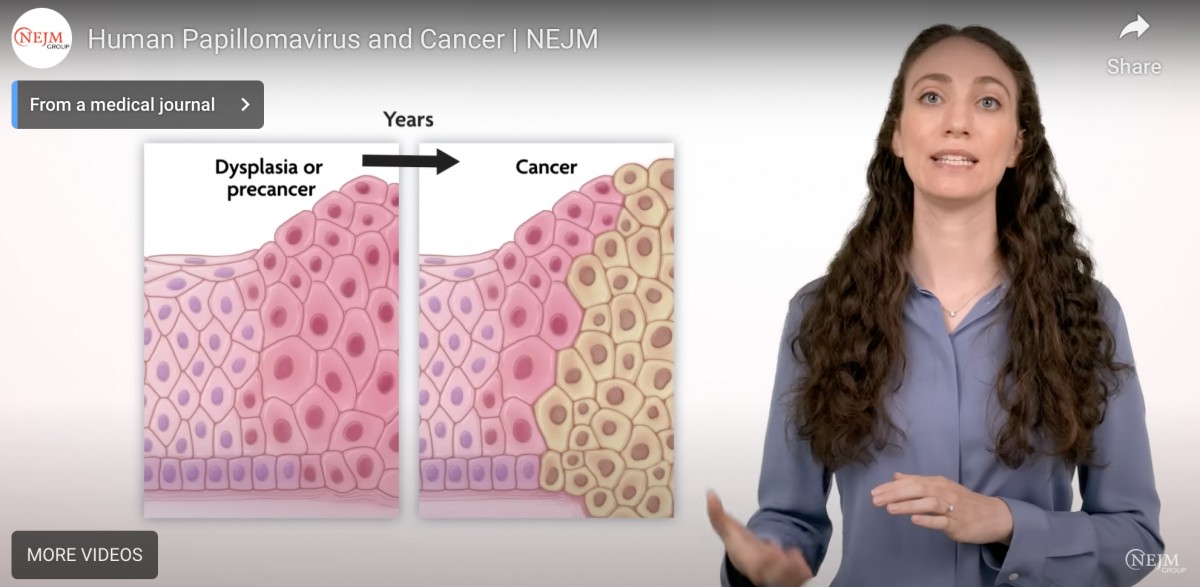
前がん病変(CIN2/3)はすぐ発症することもあるが、そこからがんになるには数年〜数十年かかる
・去年陰性だったのに、今年高度異形成だった。進行が早すぎて怖い。
・高度異形成だった。がんの一歩前だった。ショック。
よく聞く話だが、この両方とも微妙に正しくない。HPVの長期的な持続感染から発症すると言った場合(臨床的には)『前がん病変(CIN2+)になってから』長期間かけて、がんとして発症するという意味だ。
高度異形成の発見までの早さは関係ないし『がんの一歩手前』の一歩が小さな一歩なら『CIN2の経過観察』は不可能だ。前がん病変はがんになるまで相当時間がかかる。

感染予防ワクチンを『最初にHPVに曝露される前に(感染機会がある前に)』接種すれば、その後に起こりうる『前がん病変・浸潤癌』の発症を予防することができる。
ウイルス様粒子(VLP)ワクチンについて
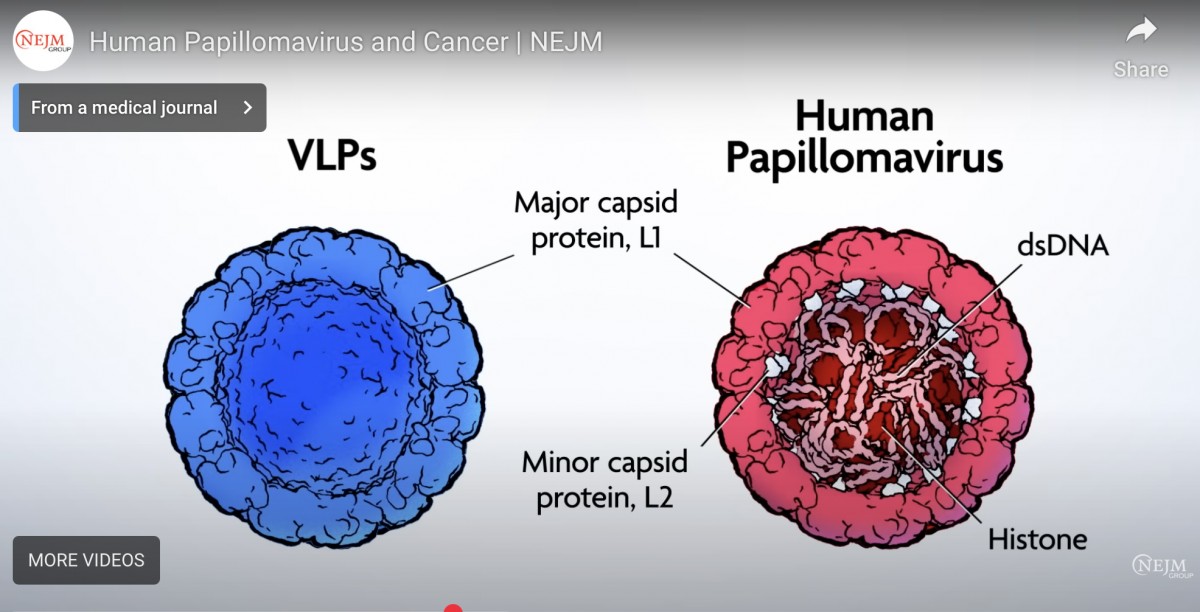
VLPワクチンは本物のウイルス粒子からウイルスゲノムを除いた様なもので、免疫学的な形(抗原性)は同じになっている。感染した時に『病原性の原因となるウイルス遺伝子』を含まないから病気(がんとか)の原因とならないし、形が同じだから効率よく獲得免疫を誘導できる。
本来のHPVの感染は『免疫細胞に認識されにくい』という性質があるのだけど、本来あり得ない『直接全身投与(筋注)』することによって免疫細胞に認識されやすくすることで高免疫原性をもつ。
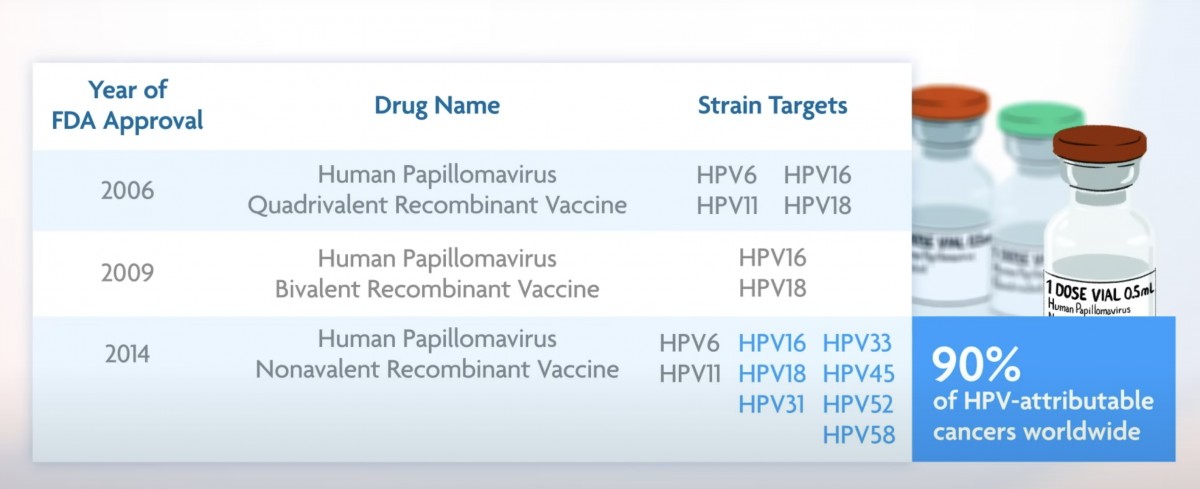
現在上市されているのは2価4価9価ワクチン。9価ワクチンだとHPV関連癌のうち9割程度が予防できると期待できる。アメリカでは9価ワクチンのみが市場に出回っている。中国・インドが2/4/9価ワクチンの開発に成功している。
14価ワクチンが臨床試験中・また汎HPVワクチンも臨床試験がはじまったところだ。
ワクチンの有効性に関して(キレッキレ🐰)
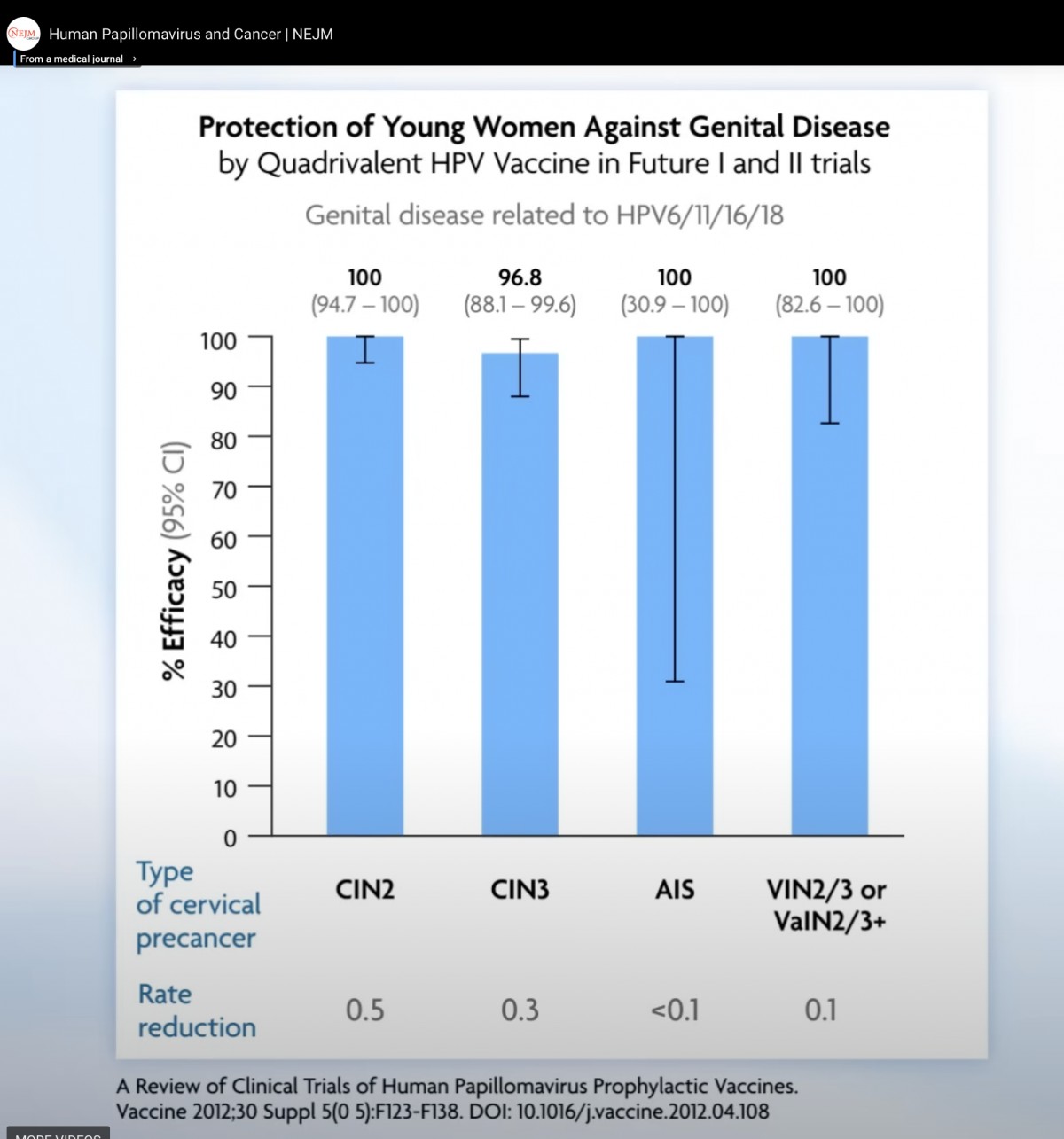
ワクチンが標的とするHPVに対して、ワクチン接種時に感染していなかったらほぼ100%の感染予防・前がん病変発症予防効果がある。
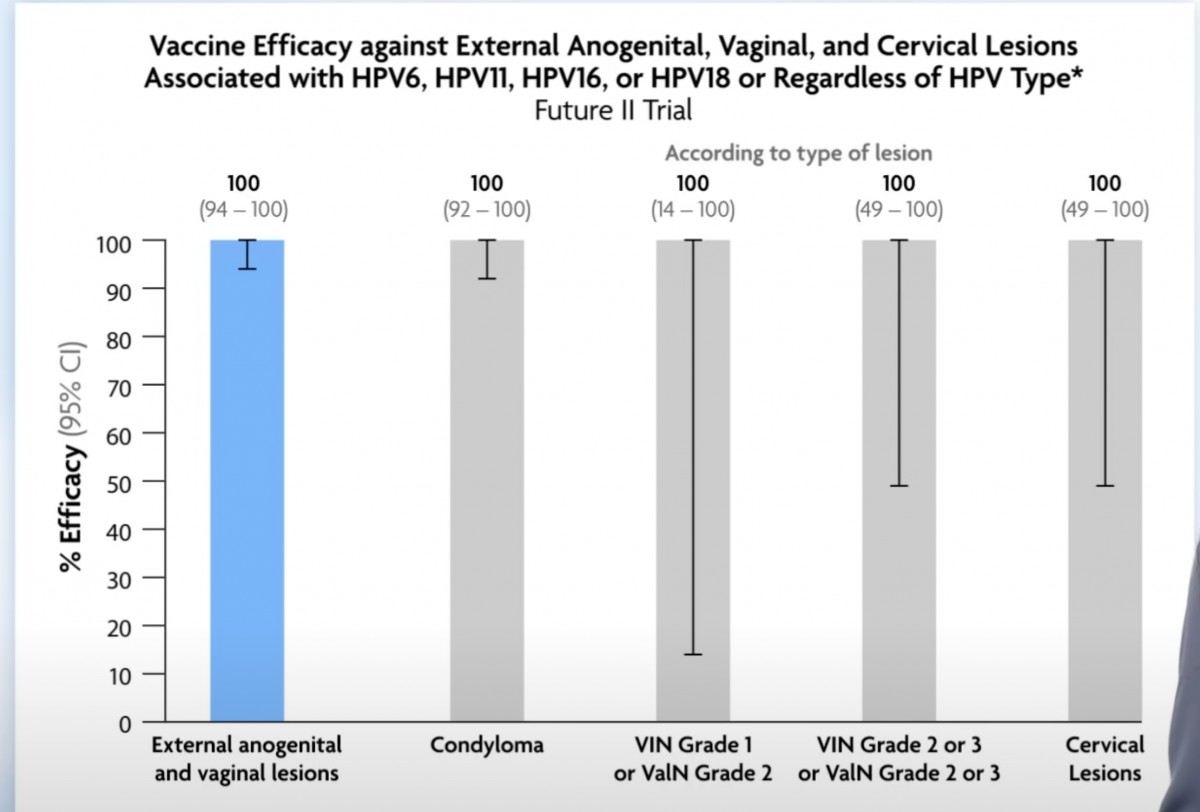
同様にコンジローマも膣病変の発症もほぼ完璧に予防することができる🐰
ワクチンはより若い時に接種した方が効果が高い

16歳以上を対象に臨床試験が行われ承認されたが、続いて行われた9〜15歳に対する臨床試験では『思春期前の子どもに接種しても中和抗体誘導能は低くなく、むしろ高かった』

男性に対する有効性(中和抗体誘導能)も同様だった。
これが、15歳未満に接種したとき2回接種で構わないことの背景にあるエビデンスだ。今回、日本でも9価が15歳未満2回接種で男性に適応が拡大したのも、日本国内の治験において同様の結果を示すことができたためになる🐰
HPVワクチンは長期間有効性が持続する。事実上ブレイクスルー感染が起こっていない
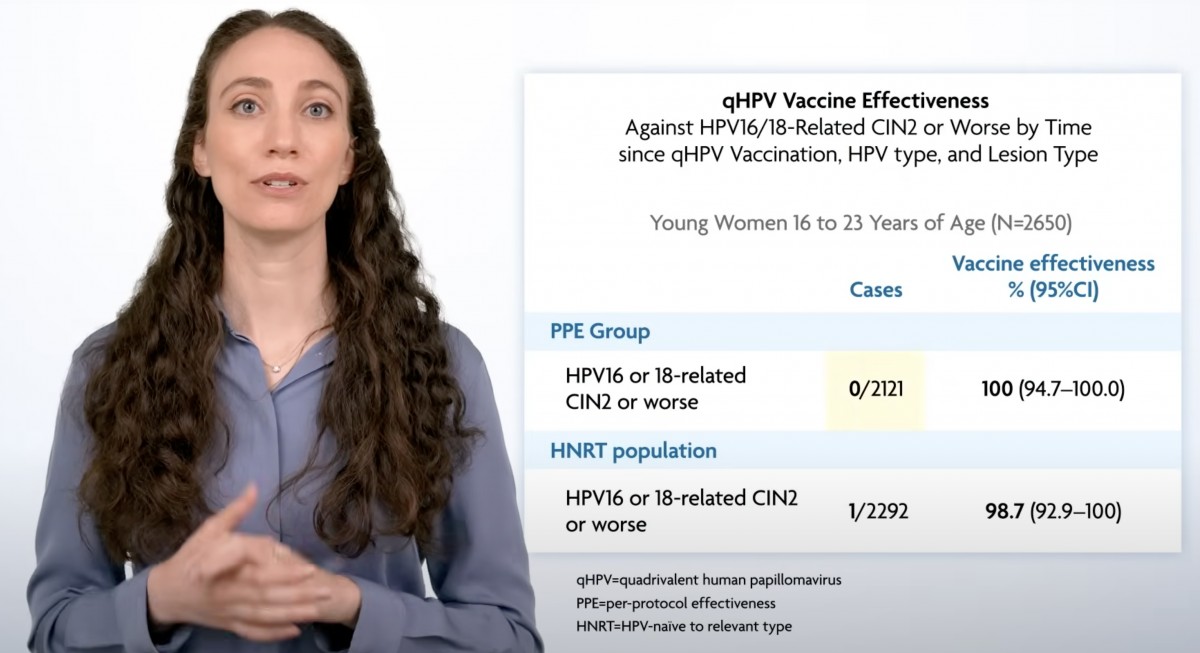
14年間にわたる経過観察の結果、(接種時にワクチンが標的とする型に未感染であると考えられる集団において)14年間にわたって前がん病変の発症をほぼ完封した。
・14年間にわたって効果減弱の気配がない。
・ブレイクスルー感染も実際上発生しておらず、効果は100%に近いものが持続している。
・(裏解釈)中和抗体価の維持との乖離が発生しており、感染予防に必要な中和抗体価が相当に低いことが推定される→HPVワクチンが一回接種における長期有効性に関してポジティブに支持する知見だ。
・10代前半で接種して『主な感染機会となる20代を通して感染予防効果が持続する』ことが確認された。有効期間に関して現時点で追加接種の必要性は議論する必要はない。次の10年をみて30代を予防し切ったら終生免疫『HPVワクチンは前思春期の接種プログラム一回で終了』と評価できる(いまのデータでも現時点ではその結論で構わない)。

ワクチンによって誘導される中和抗体は、自然感染によって誘導される中和抗体よりも高い。
・特別大事なことではない。なぜなら①自然感染で抗体が誘導されにくいのはウイルスの生活環の性質によるもの②自然感染で誘導される抗体ではそもそも感染予防効果はない。感染してしまって初めて誘導されるのだから、手遅れ。③感染予防に必要な中和抗体の濃度はかなり低いと推定されている。
合わせると、抗体価の高さ自体がワクチンがこれほど有効である理由と解釈されなくなってきているから。
HPVワクチンは感染予防ワクチン🐰感染してるものには効かない
ワクチンが標的とする型に『初めて』感染・曝露される機会の前に接種しよう。
HPVが感染するとがんの原因となる部位に感染するのは、主に『外陰・性器の皮膚粘膜の接触』を介してになる。一般的には性的接触となる。
性的に活動的になりうる前思春期がワクチン接種に最適のタイミング

HPVワクチンの安全性に関して
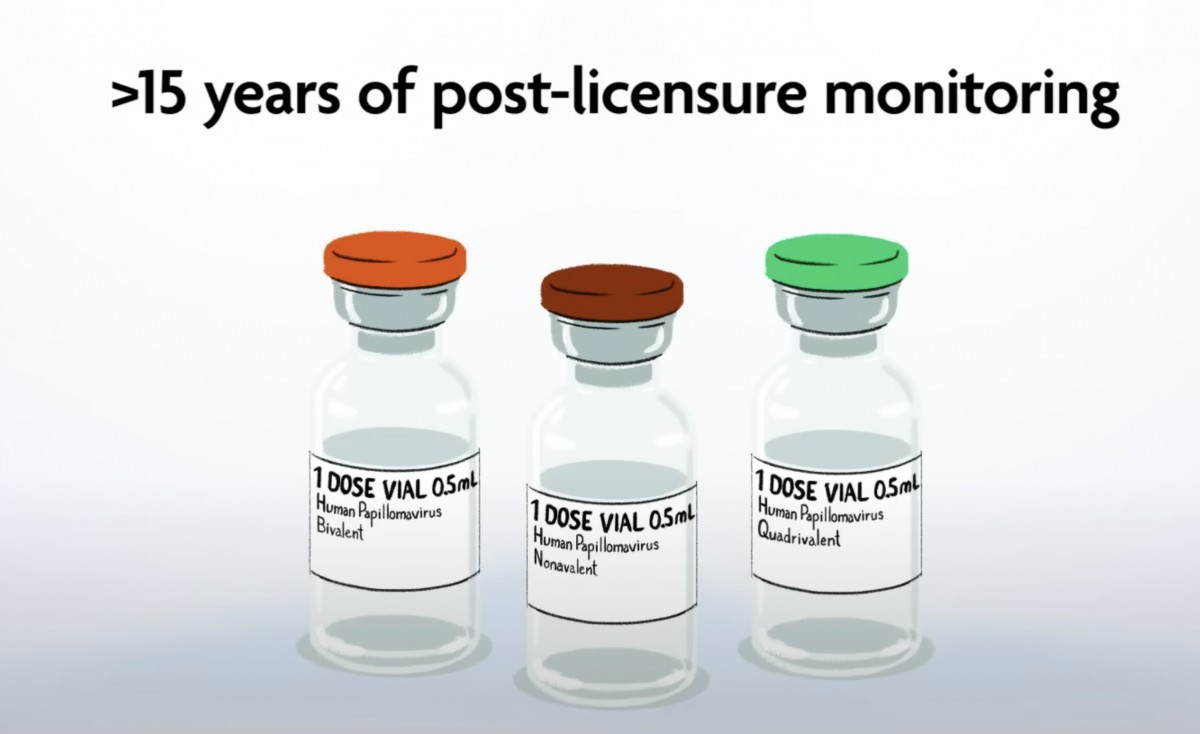
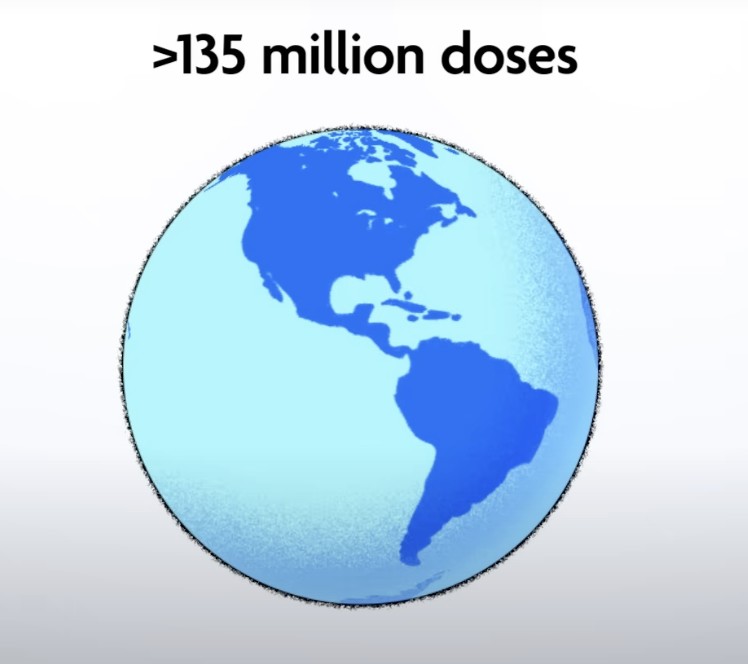
HPVワクチンは承認・上市後15年間にわたってその安全性に関するモニタリングが続けられている。2021年までにアメリカだけで1億3500万回の接種がおこなわれ評価された。

で、非常に稀な『アレルギー反応』以外の安全上のリスクは検出されていない。
これは、副作用・副反応検出・モニタリングシステムにおいて特別懸念となりうる様なシグナルが見られていないということ。さらには…

ワクチンの安全性に関して、特定の病態(死亡・自己免疫疾患・神経学的疾患)に対して評価された大規模人口/集団ベースの観察研究においても特別安全性上の懸念はなかった。
HPVワクチンに特別の(合理的な疑いの範囲を超えた)安全性上の懸念は存在しない。他のワクチンや薬剤と同等かそれ以上に安全と言える。
ワクチンの有効性(臨床試験ではなく実社会でのデータ)
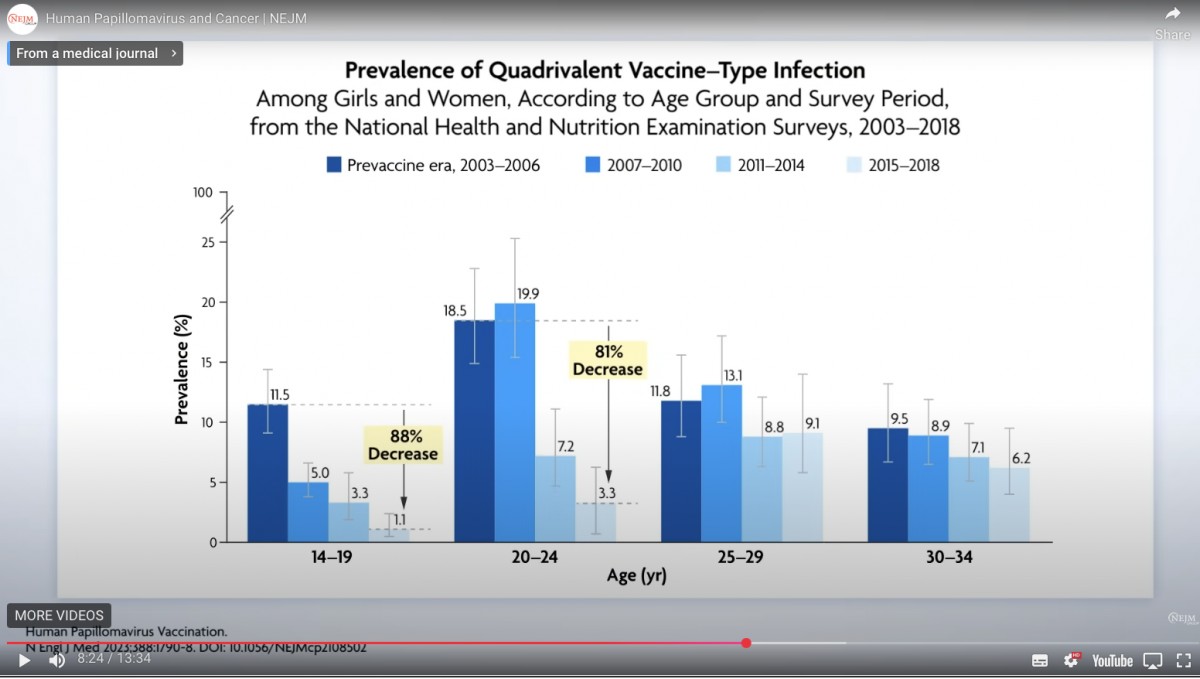
ワクチンを接種した集団において『ワクチンが標的とする型』の感染は劇的に(9割近く)減少している。
・後になるほど減少率が高くなる。ざっくり集団免疫効果が(ワクチン接種前)に効いてきていることを示している。接種時に未感染なら感染しないことがわかっているから、接種時の感染者が減少していると期待できる。
それを示すのが次のデータ、目を見開いて曇りなきまなこでみよ🐰
(接種率が十分高ければ)ワクチン未接種者においてもワクチンが標的とする型のHPVの感染率が激減する
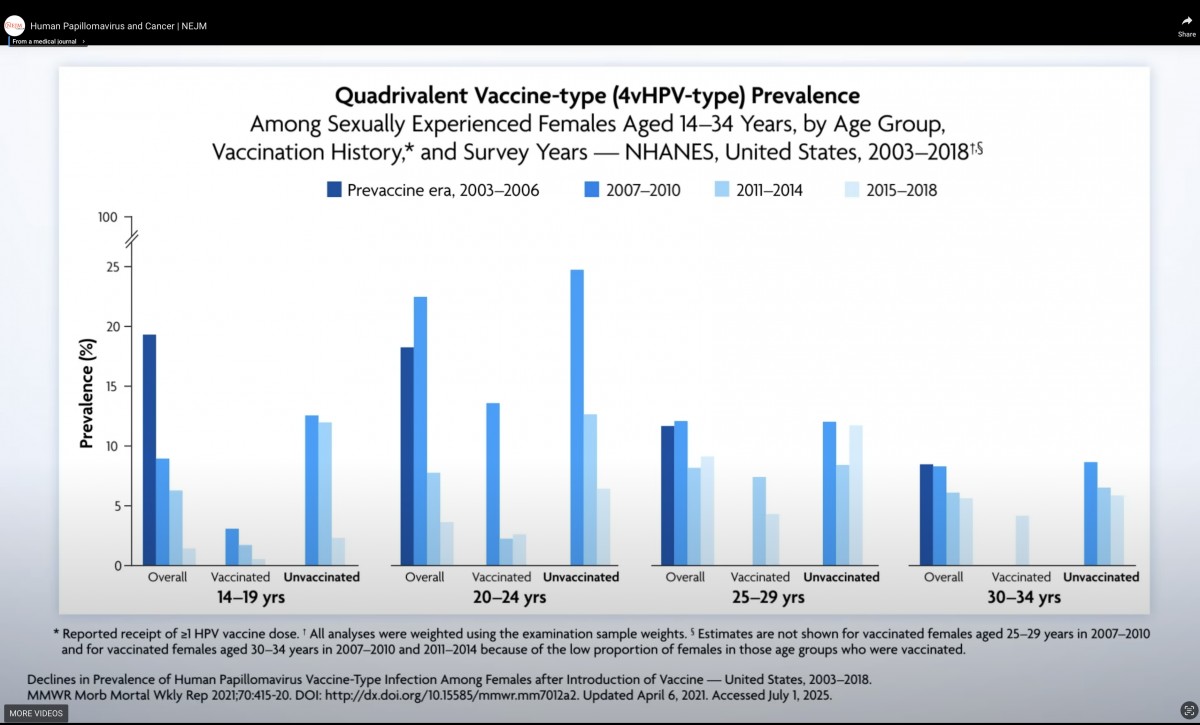
米国でのHPVワクチンの接種率は(英国の様に)最初から90%近くに到達としたのではなく、じわじわと上昇した。このことを考慮に入れる必要があるが、ある程度のワクチン接種率に到達すると『女性のみに接種した時でさえ』比較的高い集団免疫効果が発揮される。ワクチンを接種していないひとの間でもHPV感染率が激減する。
・🐰HPVが性交渉を介して男女の間で感染が広がっていることがわかる。
・そしてそれが10代後半から20代前半にかけて性的に活動的になったあと比較的早いタイミングで起こっている
・女性に接種すると未接種の女性が守られる・守られた。これは、未接種の男性が感染しにくくなったから。
男性接種で『パートナーへの感染をまもる』と表現するのが正確でないのがわかるだろう。パートナーを守りたければパートナーに接種してもらった方が良い。集団免疫とは、見知らぬどこかの未接種の誰かが守られることだ。女性が接種すると未接種の男女が守られ、男性が接種すると未接種の男女が守られる。自分が認識できる誰かではないよ。
HPVワクチンのがん予防効果が疫学的に示されたよ
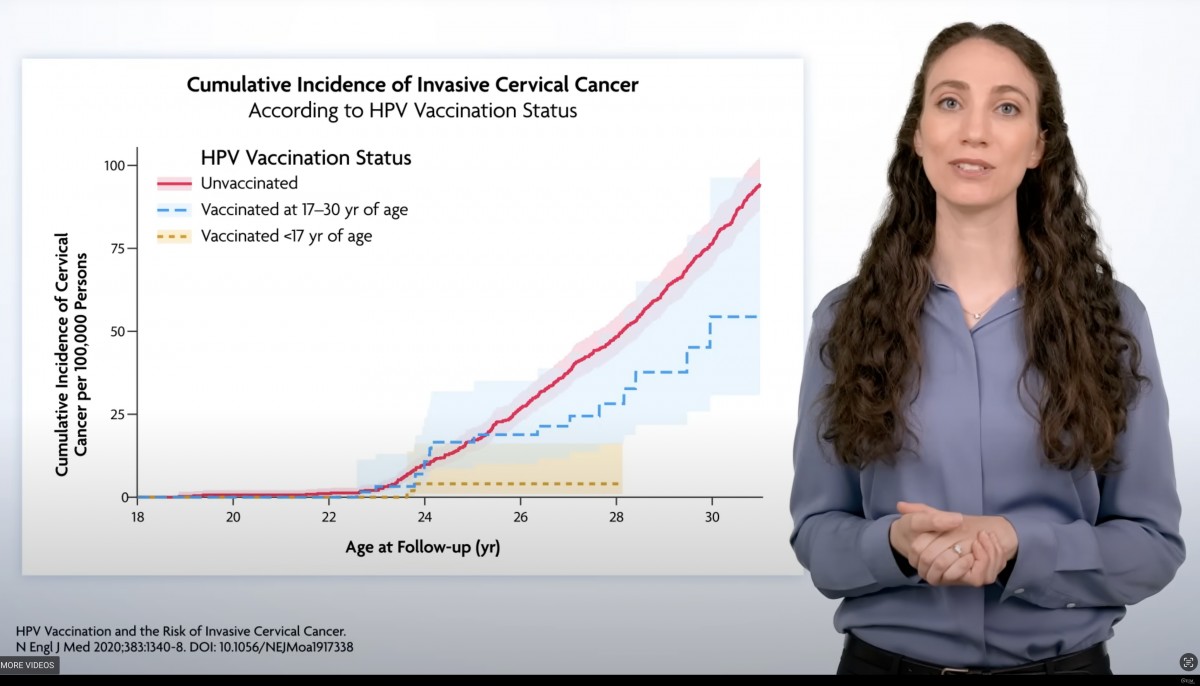
承認時にHPVワクチンの有効性は『前がん病変』の予防効果として示され、承認された。がん予防効果として臨床試験を評価することが技術的にも何より『倫理的に』許されなかったから。前がん病変からがんが発症することは検診疫学から明らかだったから、ワクチンで前がん病変が減れば当然がんも減少する。
で、実際HPVワクチンががんを減らすことは、実際のワクチン集団に対する疫学的研究を通して明らかになった。
特別挙げられていないが、アメリカ・イングランド・スコットランド・オーストラリア・デンマーク・スェーデン・ノルウェー幾つもの国から『HPVワクチン接種者において子宮頸がんが減少している実社会のデータ』が報告され『利用できるすべてのデータにおいてHPVワクチンががん予防効果があること(あとは程度問題)』であることは『確定した』と言える状況になった。
いつ・誰がHPVワクチンを接種するべきか(注:米国において)
各国の状況・費用対効果の評価などによってそれぞれの国(環境で)奨励は変わることになる。米国は比較的効果・利益を広めにとって対象となっている範囲が広いことが前提にあるが🐰

HPVワクチンの第一の対象は
・9歳以降で接種できるようになり
・定期接種としては11/12歳の学年に接種することが勧められている。
その上で、遅くとも15歳までには接種すること、この場合2回接種プログラムとなる。
11/12歳なら圧倒的大多数が性的に活動的になる前と言えるだろう。さらに、男女に関する言及は一切ないことに注目。感染リスク・疾患負担・ワクチンによる予防すべてジェンダーニュートラルだ。

15歳以降に接種する場合、免疫抑制状態にある患者は3回の接種が標準となる。

27歳以上に対しては、医療上の判断による。詳しくは説明していないが
①27歳以上の男女においてHPVワクチンの接種は利益が少なく一律には勧められない
としつつ
②処女・童貞など過去の感染リスクが最少である場合
③今後の新規感染リスクがある場合(具体的には新しいパートナーを持つことだ)
に接種するとなっている。
④過去にHPVワクチンの接種歴がある場合追加接種は勧めない
現時点では1回接種プログラムに関する言及はない
・長期的な予防効果に関して不確実性があること
・2回接種と比較して利点はコストと運用のしやすさのみであり、効果や安全性の利益でないため移行は必須ではない。
・2回接種が安全で有効で費用対効果も十分である。
2回接種できるなら接種しておくといい。
米国では17歳までに80%弱の男女がHPVワクチンを最低1回は接種している(2023年)
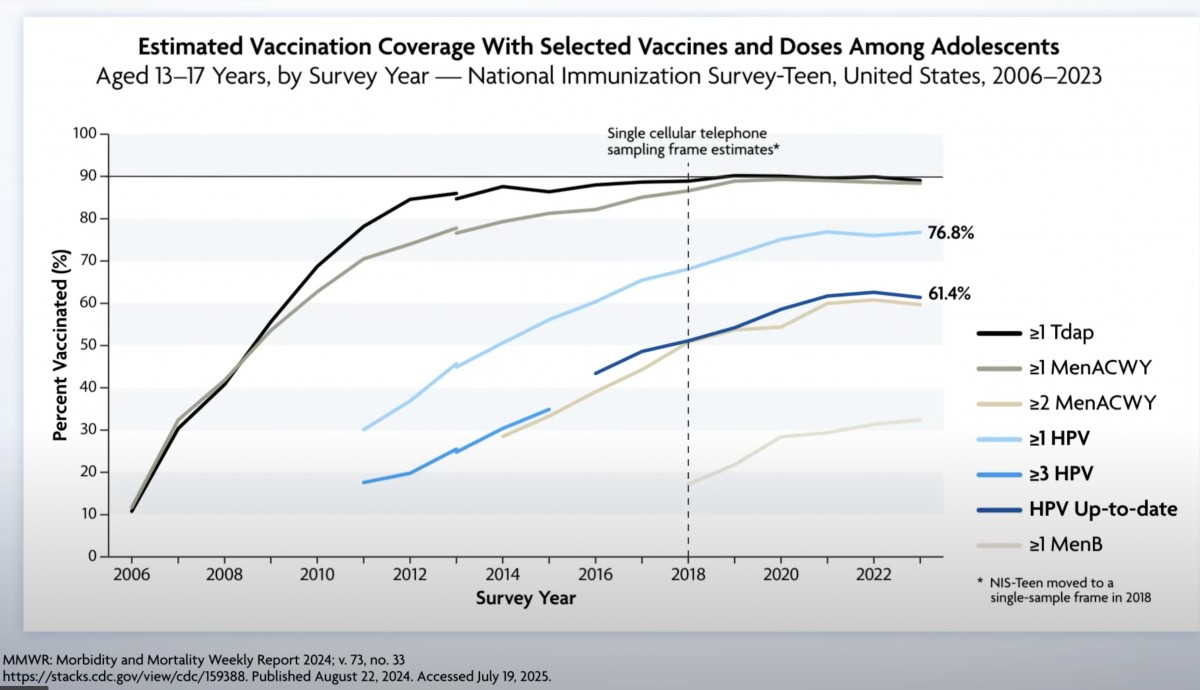
2回接種しているのは60%強。導入当初は低く『中途半端』と評された米国のHPVワクチンもようやく軌道に乗りつつあると言える。
同時に9割以上が接種しているワクチンに比べると改善の余地があり『思春期に初めて接種するワクチンの難しさ』と『HPVワクチンに特異的に存在する忌避』が問題となっている。
男女合わせて8割が最低一回接種できる状況が継続できればHPV関連癌撲滅の撲滅は可能だ(9割が目標だが)
HPVワクチンの接種を受けるヒト(特に定期接種であればその保護者)とのコミュニケーションの取り方に関して
日本の状況にどれくらい当てはまるのか・適切なのかよくわからない🐰

接種を受ける本人・保護者はさまざまな疑問・不安・懸念を持っている。『ワクチンは接種した方がいいの?(Yes/No)』から→安全性や有効性に関するデータを示すのではなく、”Open Ended Questions"で始めよう。
健全で効果的なやり取り・信頼関係を確立することが大事だ🐰

同じような時期に受ける他のワクチンと同時に説明すること(HPVワクチンは何も特別なワクチンではない)がよろしい。
(性行為感染症であることから)『うちの子はHPVワクチン接種に早すぎると思うのですが』と言われることがあるけど

・9歳から接種できて安全性が示されていこと
・性交渉をするから接種するのではなく、感染していないから接種する。していないから有効なんだよ
・HPVワクチンを接種することが『性行動』に影響を与えないこと
を説明するといいよ。
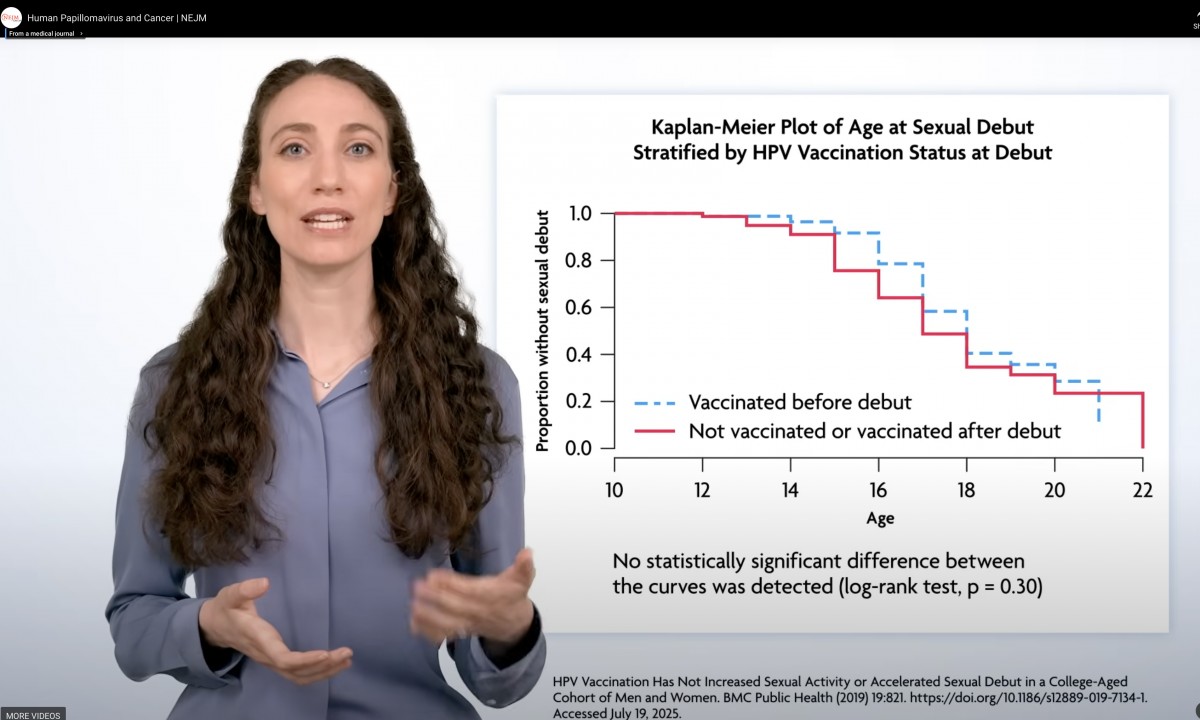

・HPVワクチンのいちばんの目的は『性行為感染症の予防』ではなく『がんの予防』であることを強調すること
・ワクチンの有効性や安全性に関するエビデンスを説明するのも有効かもしれない🐰
・自分の家族や子供にワクチン接種を勧める・接種した話を共有すること
・何よりすべての子どもが接種するすることが推奨されることを強調する
これらのことはポジティブに働く。
男女差があったらできんことがあるな。男子への定期接種化ハヨ🐰

その上で保護者が『うちの子にHPVワクチンは必要ないでしょう』『接種させない』と判断した場合は『いつでも相談にきてください』とドアを開けておけば良い🐰
🐰『われわれは子どもたちの将来の健康に関してより良いものにしたいという共通のゴールをもっている』ことを表明してもいいね
ワクチン接種の有無に関わらず子宮頸がん検診は同じように受けてね
HPVワクチン接種者に対する検診プログラムの変更は必須と考えられているが、どのタイミングでどのようにするのがいいのかは次の10年間の課題と言える。
日本でもその検診法は細胞診単独法からHPV検査単独法へと移行過程になり、それぞれの地域で推奨が異なる。
当面は地域の推奨に従って定期的に検診を受けると良い。










